甲状腺がんの症状・検査・治療法とは?正しい知識と対応法をわかりやすく解説
甲状腺がんは、首の前側にある小さな臓器「甲状腺」に発生するがんです。甲状腺はホルモンを分泌し、私たちの代謝や体温調節などに関わる重要な働きを担っています。甲状腺がんは、比較的ゆっくりと進行するタイプが多く、早期発見されれば予後が良いことが知られています。
一方で、若年層や女性に多く見られる特徴があり、発見のきっかけとなるのは「首のしこり」など一見見逃しやすい症状であることも。さらに、放射線被ばくや家族歴といったリスク要因もあり、定期的な検診や正しい知識が、早期発見と適切な治療につながります。
この記事では、甲状腺がんの基本情報から原因、症状、検査・治療法、再発予防までをやさしく、ていねいに解説していきます。患者さんご本人はもちろん、ご家族や周囲の方々にも役立つ内容を目指しています。
目次
はじめに:甲状腺がんとは?

はじめに:甲状腺がんとは?
甲状腺がんは、他のがんと比べて進行がゆるやかな場合が多く、早期に発見されれば十分に治療が可能ながんです。しかし、発症に気づきにくいことも多く、不安を感じる方も少なくありません。
ここでは、甲状腺がんの基本的な情報と、日本における発症状況をわかりやすく解説します。
- 甲状腺がんの基本情報(発生部位・種類)
- 日本における甲状腺がんの罹患率と死亡率
一つ一つ解説します。
甲状腺がんの基本情報(発生部位・種類)
甲状腺がんは、甲状腺のどこに発生するか、またどの種類の細胞からがんが生じるかによって分類されます。発生部位やがんのタイプによって、治療方針や予後に大きな違いがあります。
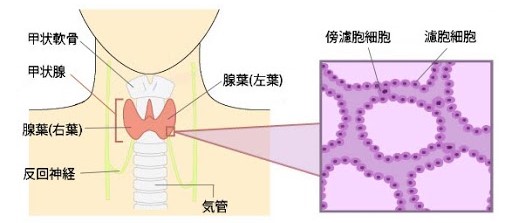
1.甲状腺の構造とがんの発生部位
甲状腺は、喉ぼとけのすぐ下にある小さな臓器で、「蝶の形」をしており、次の3つの部分から構成されています。
・左右の葉(よう):甲状腺の主な部分で、がんはこのどちらか、あるいは両方に発生することが多いです。
・峡部(きょうぶ):左右の葉をつなぐ中央部分です。
この臓器は、代謝や体温の調整に関わる甲状腺ホルモンを分泌する役割を担っています。甲状腺がんは、発生する場所によって気管や声帯神経に近いかどうかが変わるため、がんの位置が治療内容や手術後の影響に大きく関わります。
2.主な甲状腺がんの種類
甲状腺がんは、主に以下の4つのタイプに分類されます:
・乳頭がん(約80〜90%)
もっとも多くみられるタイプで、進行はゆるやか。リンパ節への転移がある場合も多いですが、治療後の予後は良好です。
・濾胞(ろほう)がん(約5〜10%)
血管や骨・肺への遠隔転移が比較的起こりやすいがんです。乳頭がんよりもやや進行しやすいとされます。
・髄様(ずいよう)がん(約2〜3%)
C細胞から発生するがんで、遺伝的要因が関係することがあります。家族性のものは注意が必要です。
・未分化がん(1%未満)
非常に進行が早く、診断時点ですでに他臓器へ広がっているケースも多く、治療が難しいタイプです。
※そのほかにも、甲状腺リンパ腫や転移性腫瘍など、ごくまれなタイプも存在します。
日本における甲状腺がんの罹患率と死亡率
甲状腺がんは、日本で比較的多く診断されるがんの一つですが、死亡率は極めて低く、予後の良いがんとされています。
- 罹患率(新たに診断される人の数)
・最新の統計(2020年)によると、年間約16,500人(男性約4,500人、女性約12,000人)が新たに甲状腺がんと診断されています。
・女性の罹患数が非常に多く、男性の約2.7倍です。
・年齢調整罹患率は、女性・男性ともにおおむね横ばいです。
・特に40~60代の女性に多く見られます。
・近年は超音波検査などの普及により小さながんも発見されやすくなったことが、罹患率上昇の一因と考えられています。
2.死亡率
・甲状腺がんによる年間死亡数はおよそ2,000人(2023年:男性632人、女性1,262人)。
・がん全体における死亡数としては下位であり、死亡率は非常に低いです。
・乳頭がんのような予後の良いタイプが大多数を占めていることが理由の一つです。
・年齢調整死亡率は男女ともに長期的に見て減少傾向です。
・ただし、未分化がんなど進行の早いタイプでは致死率が高いため、注意が必要です。
甲状腺がんの原因とリスク要因

甲状腺がんの原因とリスク要因
甲状腺がんは他のがんに比べて進行がゆるやかであるものの、誰にでも起こりうる病気です。特定の生活習慣や環境、遺伝的背景、そして一部の良性疾患が関係すると考えられています。
ここでは、現在明らかになっている主な発症要因について、やさしく解説します。
- 生活習慣と環境要因(放射線被ばく・ヨウ素摂取など)
- 遺伝的要因と家族歴
- 良性疾患(甲状腺腫・バセドウ病など)との関係
それぞれ解説していきます。
生活習慣と環境要因(放射線被ばく・ヨウ素摂取など)
甲状腺がんは、以下のような生活習慣や環境因子が影響すると考えられています。
- 放射線被ばく
・小児期に頭頸部に放射線を浴びたことのある人は、甲状腺がんのリスクが上昇します
・たとえば、チェルノブイリ原発事故後の被災地では、子どもの甲状腺がんが増加したという報告があります
・医療被ばく(CT・X線など)は通常の診療レベルでは極めて低リスクですが、不要な被ばくを避けることは重要です。
- ヨウ素摂取のバランス
・ヨウ素は甲状腺ホルモンの原料であり、摂取が不足すると甲状腺機能低下症や甲状腺腫の原因になります。
・逆に、過剰摂取も甲状腺の機能異常を引き起こし、特に日本のように海藻類の摂取が多い地域では、過剰摂取による影響も考慮すべきとされています。
・ただし、ヨウ素と甲状腺がんの明確な因果関係はまだ研究段階です。
- ホルモンバランスの変化
・女性に甲状腺がんが多く見られる背景には、エストロゲンの関与が示唆されています。
・これは閉経前後のホルモン変動や妊娠歴などが、甲状腺細胞の増殖に影響を与える可能性があるためです。
・ただし、生活習慣そのものというよりも、生理的要因とみなされています。
遺伝的要因と家族歴
甲状腺がんは多くの場合、生活環境や後天的な要因によって発症しますが、約5〜10%は遺伝的な背景が関与していると報告されています。
- 家族に甲状腺がんの既往がある場合
・両親や兄弟姉妹などの近親者に甲状腺がんの患者が複数いる場合、発症リスクは一般よりも高くなるとされています。
・特に髄様がん(ずいようがん)は、家族性に発症することがあり、多発性内分泌腫瘍症2型(MEN2)という遺伝性疾患と関連することが知られています。
・家系に乳がん・膵臓がん・大腸がんなど、複数のがん種が見られる場合は、遺伝的素因が背景にある可能性があります。
- 遺伝子変異の関与
・髄様がんでは、RETプロトオンコジーンの変異が関与していることが明らかになっており、家族歴がある場合は遺伝子検査が推奨されます。
・その他の甲状腺がん(乳頭がんや濾胞がん)でも、BRAFやRASなどの遺伝子異常との関連が報告されていますが、これらは主に後天的変異とされています。
家族性の甲状腺がんはまれですが、家族歴がある方は、定期的な検診や遺伝カウンセリングの活用を検討することが重要です。
良性疾患(甲状腺腫・バセドウ病など)との関係
甲状腺には良性の疾患も多く存在しますが、その一部はがんの発症リスクと関連があるとされています。
- 良性の甲状腺腫との関係
・結節性甲状腺腫や腺腫様甲状腺腫は良性腫瘍であることが多いですが、まれにその一部ががん化することがあります。
・特に1cm以上の結節がある場合や、成長スピードが早い場合は、超音波検査や細胞診などの詳しい検査が必要になります。
- バセドウ病との関係
・自己免疫疾患であるバセドウ病は、甲状腺全体が腫れる病気ですが、長期的に経過をみていく中で、甲状腺内にがんを合併するケースも報告されています。
・ただし、バセドウ病自体ががんの直接的な原因になるとは限らず、定期的な検査で異常の早期発見を心がけることが重要です。
甲状腺の良性疾患を抱えている方は、経過観察の中でがんが見つかることもあるため、医師の指導のもと、適切な頻度で検査を受けることが大切です。
甲状腺がんの症状と早期発見の重要性

甲状腺がんの症状と早期発見の重要性
甲状腺がんは進行が比較的ゆるやかながんですが、初期の段階では自覚症状が少ないことが多く、発見が遅れることがあります。早期に気づくためには、わずかな変化にも目を向け、定期的な検査を受けることが大切です。
ここでは、甲状腺がんの代表的な症状と、早期発見のための検査についてご紹介します。
- 甲状腺がんの初期症状(しこり・声のかすれなど)
- 進行した場合の症状(嚥下障害・呼吸困難など)
- 定期検診の重要性(超音波検査・血液検査の役割)
一つ一つ紹介していきます。
甲状腺がんの初期症状(しこり・声のかすれなど)
甲状腺がんの初期には、以下のような症状が現れることがあります:
・首にしこりを感じる(特に前面や左右)
・のどの違和感や圧迫感
・声のかすれ(反回神経への圧迫による)
・飲み込みにくさや軽い咳
ただし、多くの場合これらの症状はゆるやかに進行し、自覚されないまま過ごしてしまうことも少なくありません。首元のしこりに気づいた場合は、良性の場合もありますが、念のため医師の診察を受けるようにしましょう。
進行した場合の症状(嚥下障害・呼吸困難など)
甲状腺がんが大きくなったり周囲の組織に広がったりすると、次のような症状が現れることがあります:
・嚥下障害(飲み込みにくさ、食べ物がつかえる感じ)
・呼吸困難(気管の圧迫による息苦しさ)
・声が出しにくい・かすれる
・頸部リンパ節の腫れ
これらは、がんが周囲の器官(気管・食道・神経)に影響を与えはじめたサインです。早期の段階で発見し治療することで、こうした進行症状を未然に防ぐことが可能です。
定期検診の重要性(超音波検査・血液検査の役割)
甲状腺がんの早期発見には、次のような検査が有効です:
・超音波(エコー)検査:しこりの有無や形状・血流などを確認
・甲状腺ホルモンや腫瘍マーカーの血液検査
・必要に応じた細胞診(穿刺吸引細胞診)
とくに40代以上の女性や、甲状腺の病歴がある方、家族歴がある方は、定期的なエコー検査を習慣にすることが早期発見につながります。無症状でも一度検査を受けておくことで、不安を解消し、安心して日常を送ることができます。
甲状腺がんの診断と検査方法

甲状腺がんの診断と検査方法
甲状腺がんの診断には、初期スクリーニングでの超音波検査に加えて、さらに詳しい画像診断や細胞・組織検査が必要となります。がんであるかどうかの確定診断、悪性度の評価、そして治療方針を決定するためには、これらの検査を段階的に組み合わせて行うことが重要です。
ここでは、医療機関で実施される代表的な検査方法と、がんの進行度を判定する「ステージ分類」について解説します。
- 画像診断(超音波・CT・MRIなど)
- 細胞診・組織診による診断
- ステージ分類と進行度の評価(UICC分類など)
上から解説していきます。
画像診断(超音波・CT・MRIなど)
甲状腺の結節や腫瘤の大きさ・形状・内部構造を調べるために、以下のような画像検査が行われます:
・超音波(エコー)検査:最も基本的かつ有用な検査。しこりの形状・大きさ・石灰化の有無・血流などを評価します。
・CT(コンピュータ断層撮影):周囲の臓器やリンパ節転移の有無を確認。特に大きな腫瘤や気管・食道への浸潤が疑われる場合に有効です。
・MRI(磁気共鳴画像):神経や軟部組織との関係を精細に把握できます。反回神経の圧迫などが疑われる場合に適しています。
・シンチグラフィ(放射性ヨウ素を使った検査):機能性結節(ホットノード)か非機能性か(コールドノード)を評価するのに用いられます。
これらの検査は、腫瘍の広がりや性質をより正確に判断するために欠かせません。
細胞診・組織診による診断
画像検査で異常が認められた場合、確定診断のためには細胞や組織を直接調べる検査が行われます:
・穿刺吸引細胞診(FNA):超音波で確認しながら細い針で結節から細胞を採取し、顕微鏡で悪性かどうかを判定します。最も一般的な診断法です。
・コアニードル生検(CNB):より太い針で組織の一部を採取し、細胞の並びや構造も含めて評価します。診断が難しい場合に行われることがあります。
・術後の組織診断:手術で摘出された腫瘍を精密に調べ、最終的ながんの種類や悪性度を判断します。
この段階で「がん」と確定されれば、次に進行度を評価し、治療の方針を決めていきます。
ステージ分類と進行度の評価(UICC分類など)
がんの広がりを評価し、治療方針や予後を予測するために「ステージ分類」が用いられます。甲状腺がんでは、UICC TNM分類が国際的に標準とされています:
・T(腫瘍の大きさ・浸潤)
・N(リンパ節転移の有無)
・M(遠隔転移の有無)
たとえば、腫瘍が甲状腺内にとどまっていればT1〜T2、周囲の臓器に浸潤していればT3〜T4と分類されます。また、年齢・がんの種類によって分類基準が異なる点も、甲状腺がんの特徴です(※乳頭がん・濾胞がんは55歳未満と以上でステージ判断が変わります)。
これらの分類に基づいて、医師は手術の必要性や追加治療(放射性ヨウ素治療、TSH抑制療法など)を検討します。
甲状腺がんの治療方法

甲状腺がんの治療方法
甲状腺がんは種類や進行度、患者の年齢・全身状態などによって治療方針が異なります。特に乳頭がんや濾胞がんのような分化型がんでは、治療後の予後が良好なケースも多いため、過不足のない治療選択が大切です。
ここでは、甲状腺がんに対して行われる代表的な治療法と、近年注目される新たなアプローチについてご紹介します。
- 早期がんの治療(手術・甲状腺全摘/部分切除)
- 進行がんの治療(放射性ヨウ素内用療法・外部放射線治療)
- 最新の治療法(分子標的薬・免疫療法など)
それぞれ紹介していきます。
早期がんの治療(手術・甲状腺全摘/部分切除)
早期の甲状腺がんに対しては、手術による摘出が基本の治療となります。以下の2つの方法があり、がんの大きさや位置、リンパ節転移の有無などに応じて選択されます。
・甲状腺部分切除(葉切除など)
がんが片側の葉(右葉または左葉)のみに限局しており、転移の可能性が低い場合に選択されます。ホルモン分泌が残るため、術後もホルモン補充が不要なことがあります。
・甲状腺全摘出
がんが複数箇所に及ぶ場合や、再発リスクが高いと判断された場合に行われます。術後は甲状腺ホルモン補充が必要になりますが、再発リスクの管理や放射性ヨウ素治療の併用がしやすい点が利点です。
どちらの手術も、反回神経や副甲状腺への配慮が必要となるため、専門の施設での治療が望まれます。
進行がんの治療(放射性ヨウ素内用療法・外部放射線治療)
進行した甲状腺がんや手術後の再発・転移がある場合には、手術に加えて放射線を用いた治療が行われることがあります。
・放射性ヨウ素内用療法(RAI療法)
乳頭がんや濾胞がんでは、がん細胞がヨウ素を取り込む性質を利用し、放射性ヨウ素(I-131)を経口投与することで内部からがん細胞を破壊します。特に、術後の微小転移の消失や再発予防を目的に行われます。
・外部放射線治療
RAIが効かない未分化がんや髄様がん、あるいは局所再発で手術が困難な場合に用いられます。リニアックなどの装置で外部から腫瘍を照射する方法です。
これらの治療は副作用や甲状腺機能への影響もあるため、専門医のもとで総合的に判断されます。
最新の治療法(分子標的薬・免疫療法など)
手術や放射線療法が適応とならない場合、あるいは再発・進行性の高い甲状腺がんに対しては、薬物療法による新しい治療選択肢が広がっています。
・分子標的治療薬
がん細胞の成長や血管新生に関与する分子(VEGFR、RETなど)を狙い撃ちする薬です。特にRAI抵抗性の分化型がんや髄様がんに対し、レンバチニブやバンデタニブなどの治療が保険適用されています。
・免疫チェックポイント阻害薬(研究段階)
一部の未分化がんにおいて、免疫細胞の活性化を促す薬剤(抗PD-1抗体など)の有効性が報告されています。現在は治験や特定の条件下での使用にとどまりますが、今後の展開が期待されています。
がんの種類・進行度・遺伝子変異の有無などによって使える薬剤が異なるため、遺伝子パネル検査などを用いた個別化医療が重要になっています。
甲状腺がんの予防と再発防止

甲状腺がんの予防と再発防止
甲状腺がんは予後の良いがんとされますが、再発の可能性がゼロではなく、また一部の遺伝的要因や環境要因によって発症リスクが高まることが知られています。治療後も含めて、長期的に健康を守るための生活管理や検診の継続が大切です。
ここでは、甲状腺がんの予防と再発防止に向けた具体的な取り組みについてご紹介します。
- 定期検診と高リスク者のフォローアップ
- 生活習慣の見直し(栄養・放射線対策など)
- 家族歴がある方の対策(遺伝子検査・専門外来の活用)
それぞれ紹介していきます。
定期検診と高リスク者のフォローアップ
甲状腺がんは自覚症状が乏しいことが多いため、定期的な検診による早期発見が重要です。特に以下のような方は注意が必要です。
・過去に甲状腺がんの治療を受けた方
再発のリスクは数年単位で残るため、定期的な頸部超音波検査や血液検査(サイログロブリンなど)によるフォローが推奨されます。
・小児期に頸部への放射線被ばく歴がある方
原発事故や医療被ばくなどで、甲状腺が被ばくした経験がある場合、発症リスクが高まることが知られています。
・遺伝性疾患を持つ家系(例:MEN2型)
髄様がんなど特定の甲状腺がんには遺伝性があるものもあるため、専門医による継続的な管理が求められます。
これらの方には、専門の甲状腺外来での長期的な経過観察が安心です。
生活習慣の見直し(栄養・放射線対策など)
生活習慣を整えることは、甲状腺の健康維持にも役立ちます。
・バランスのとれた栄養摂取
ヨウ素は甲状腺ホルモンの材料である一方、過剰摂取は機能異常を招くおそれがあるため、昆布・ひじきなどの海藻類を過度にとりすぎないように注意します。
・放射線被ばくを避ける生活
日常生活でのリスクは低いですが、不要なCT検査を避ける、首元を過度に日焼けさせないなど、小さな積み重ねが大切です。
・ストレス管理と睡眠
慢性的なストレスや不規則な生活は、ホルモンバランスに影響を与える可能性があります。十分な睡眠と穏やかな日常リズムを意識しましょう。
家族歴がある方の対策(遺伝子検査・専門外来の活用)
甲状腺がんの一部には家族性に発症するタイプがあります。特に髄様がんを含む多発性内分泌腫瘍症(MEN2型)では、RET遺伝子変異が確認されています。
・遺伝子検査の活用
家族内で甲状腺がん、とくに髄様がんの発症が複数ある場合は、遺伝子検査を受けることで発症前に予防的な手術を検討できるケースもあります。
・専門外来の受診
遺伝性が疑われる場合は、内分泌腫瘍の専門医や遺伝カウンセリングが可能な医療機関での対応が望ましいです。
このように、家族歴がある方は、一般的な検診とは別に、先を見据えたリスク管理を行うことで、将来の安心につながります。
まとめ:正しい知識が、甲状腺がんとの歩みを支えます

まとめ:正しい知識が、甲状腺がんとの歩みを支えます
甲状腺がんと向き合うことは、決して簡単な道のりではありません。診断を受けたときの驚きや不安、治療に対する迷い、再発への心配など、心が揺れる場面は少なくないでしょう。
けれども、病気を知ることで見えてくる希望もあります。甲状腺がんは、早期に見つかれば予後の良いケースが多く、治療の選択肢も年々広がっています。
大切なのは、「知らないことへの不安」に立ちすくむのではなく、「知ることで守れる未来」に目を向けること。正しい知識は、治療の判断だけでなく、自分や大切な人の人生を支える力になります。
このページが、少しでもその第一歩となれたなら幸いです。
▶関連記事