膀胱がんを正しく知る|症状・原因・検査・治療・予防までやさしく解説
「膀胱がん」と診断されたとき、突然のことで戸惑いや不安を感じるのは当然のことです。自分の体に何が起きているのか、これからどうなるのか――先の見えない心配に押しつぶされそうになることもあるでしょう。
ご本人だけでなく、ご家族もまた、どう支えればよいのか悩み、不安な気持ちを抱えているかもしれません。しかし、膀胱がんは早期に見つかれば治療の選択肢も増え、多くの方が日常生活を大切にしながら治療と向き合っています。
本記事の執筆者は、以前、大学病院で看護師としてがん患者さんのケアに携わっていた経験を持つ医療専門ライターです。診断を受けたばかりの患者さんやご家族と接する中で、「何から知ればいいのか分からない」「医師の話だけでは不安が残る」といった声を数多く聞いてきました。
だからこそこの記事では、そんなあなたとご家族が安心して一歩を踏み出せるよう、膀胱がんの基礎知識や原因、症状、検査・治療法、そして生活の工夫までを、わかりやすく丁寧にお伝えします。
不安な気持ちを少しでも軽くし、納得できる選択をサポートできれば幸いです。
目次
はじめに:膀胱がんとは?
はじめに:膀胱がんとは?
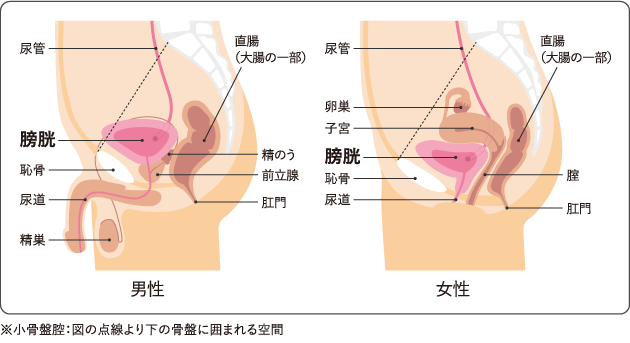
膀胱がんは、膀胱にできる悪性腫瘍の総称で、特に高齢の男性に多く見られるがんのひとつです。膀胱は尿をためて排出する役割を担う臓器で、体内の老廃物を外に出す重要な働きをしています。
膀胱がんはこの臓器の内側にできるため、初期の段階でも血尿などの症状が現れやすいことが特徴です。ただし、痛みを伴わないことも多いため、「膀胱炎かな」と見過ごされやすく、症状に気づいても受診が遅れるケースもあります。
ここではまず、膀胱がんが「どこにできるのか」、「どんな種類があるのか」、「日本でどのくらいの方が罹患しているのか」といった基本的な情報から押さえていきましょう。
- 膀胱がんの基本情報(発生部位・種類)
- 日本における膀胱がんの罹患率と死亡率
それでは、一つずつ見ていきましょう。
膀胱がんの基本情報(発生部位・種類)
膀胱がんは、膀胱の内側を覆う細胞ががん化することで発生します。がんの発生部位や種類によって、進行の速さや治療法、予後が異なります。ここでは主な膀胱がんの種類についてご紹介します。
- 膀胱がんの発生部位による分類
尿路上皮がん(移行上皮がん)
・膀胱がんの約90%以上を占める最も一般的ながん
・膀胱の内側の尿路上皮から発生
・喫煙や化学物質への曝露が主な原因とされている扁平上皮がん
・尿路上皮以外の細胞から発生するがんで、比較的まれ
・慢性的な炎症や尿路感染症が関係している場合がある
腺がん
・膀胱の腺細胞から発生する非常にまれながん
・膀胱以外の臓器からの転移である場合もある
- 膀胱がんの深達度による分類(尿路上皮がん)
筋層非浸潤性膀胱がん(表在性膀胱がん)
・膀胱の粘膜や粘膜下層に留まっているがん
・早期発見が可能なタイプ
・再発のリスクはあるが、生命予後は比較的良好筋層浸潤性膀胱がん
・がんが膀胱の筋層に浸潤している状態
・治療に難しさが伴う
・進行する可能性が高いタイプ
このように、膀胱がんは種類や進行度によって治療の選択肢が異なります。正確な診断と、がんの性質をしっかり理解することが、納得のいく治療につながります。
また、膀胱がんと似た症状を引き起こす病気として、膀胱炎、尿路結石、前立腺肥大症、腎盂や尿管のがん、前立腺がんなどが知られています。これらも血尿や排尿トラブルの原因となるため、「がんかもしれない」と不安なときこそ、早めに泌尿器科を受診して正しい診断を受けることが大切です。
参照:国立がん研究センターがん情報サービス「膀胱がんについて」
日本における膀胱がんの罹患率と死亡率
膀胱がんは、日本国内で一定の割合を占めるがんの一つです。高齢者に多く発症することから、今後の高齢化社会においても注意すべき疾患です。
- 日本の膀胱がん罹患率(新たに診断される人の数)
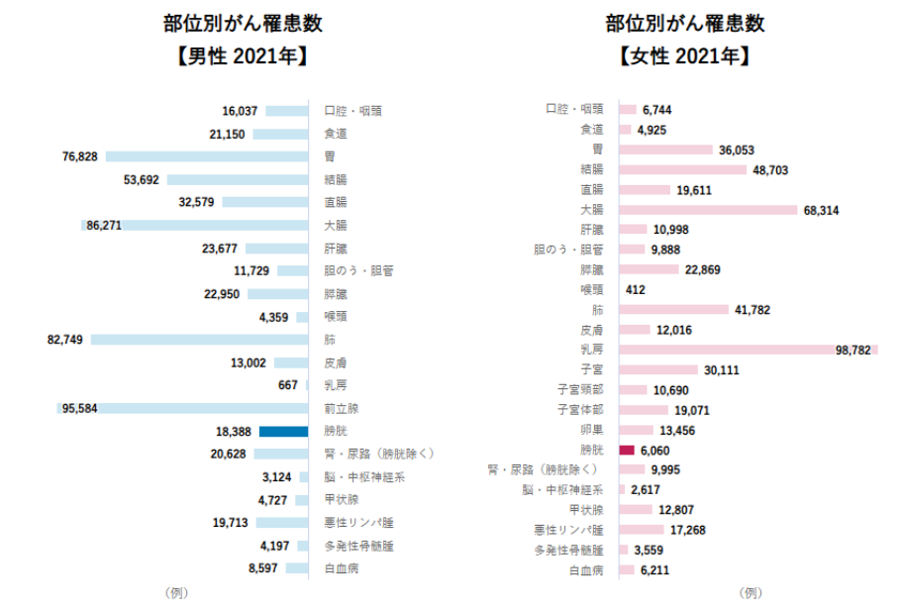
・年間で約2万4千人が新たに膀胱がんと診断されています(2021年)。
・男性の罹患率は女性の約3倍とされており、男性に多く見られます。
・発症は60代以降に多く、特に70代〜80代にかけて増加する傾向があります。
- 日本の膀胱がん死亡率
・年間の死亡者数は約9,600人にのぼります(2023年)。
・男性に多く見られることから、がんによる死亡原因の中でも一定の割合を占める注意すべきがんのひとつです。
・膀胱がんの5年生存率は早期発見の場合に約90%と高いですが、進行すると生存率は低下します。
早期発見と適切な治療が非常に重要です。血尿などのサインを見逃さず、早めに泌尿器科を受診することが早期発見・治療につながります。
膀胱がんの原因とリスク要因

膀胱がんの原因とリスク要因
「どうして自分が膀胱がんに…?」そう思われた方も多いかもしれません。膀胱がんには、生活習慣や環境、体質など、さまざまな要因が関係していることが分かっています。はっきりとした原因が特定できないこともありますが、リスクを知ることは、今後の予防や再発防止にもつながります。
ここでは、膀胱がんの発症に関わるとされる主なリスク要因を、次の4つに分けてわかりやすくご紹介します。
- 喫煙と膀胱がんの関係
- 化学物質曝露と膀胱がん(芳香族アミンなどの影響)
- 遺伝的要因と家族歴(関連疾患など)
- 生活習慣と環境要因(肥満・糖尿病など)
ひとつひとつを理解することで、治療と向き合うヒントにもなるかもしれません。
喫煙と膀胱がんの関係
・喫煙は膀胱がんの大きなリスク要因
タバコの有害物質が体内に入り、尿とともに膀胱に届きます。これが膀胱の内側の細胞にダメージを与え、がんの発生につながります。
・リスクは約4倍に増加
喫煙者は非喫煙者に比べて膀胱がんのリスクが約4倍高いとされています。
・喫煙量や期間が長いほどリスクアップ
たばこを吸う期間や本数が多い人ほど、膀胱がんになる可能性が高まります。
・禁煙によってリスクは低下する
禁煙すると、時間の経過とともに膀胱がんリスクが徐々に下がることも分かっています。
膀胱がんを防ぎ、治療を受けたあとでも再発リスクを減らすためには、今からでも遅くありません。まずは禁煙にチャレンジしてみましょう。あなたの体と未来を守る大きな一歩になります。
化学物質曝露と膀胱がん(芳香族アミンなどの影響)
膀胱がんの原因の一つに、化学物質への曝露があります。特に芳香族アミンと呼ばれる物質が関係していることが知られています。
- 芳香族アミンとは?
染料やゴム製品の製造などで使われる化学物質の一種です。 - どのように膀胱がんに関係するのか?
これらの物質が体内に入ると、尿と一緒に膀胱に集まりやすくなり、膀胱の粘膜に長時間触れることで細胞にダメージを与え、がんの発生リスクを高めます。 - 曝露しやすい職業
染料工場、ゴム工場、皮革加工、印刷業、電気製品製造業などで働く人は注意が必要です。 - 予防策
職場での適切な防護具の使用や換気、化学物質の管理が重要です。
膀胱がんのリスクを下げるためには、こうした化学物質への曝露をできるだけ避けることが大切です。もし該当する職業に就いている方は、定期的な健康診断や早期検査を心がけましょう。
遺伝的要因と家族歴(関連疾患など)
膀胱がんは主に喫煙や化学物質への曝露などの環境要因が大きく影響するとされており、遺伝的な要因の影響は比較的小さいと考えられています。そのため、ご家族に膀胱がんの患者がいる場合でも、必ずしも同じように発症するわけではありません。
ただし、
・家族歴が多い場合
・若い年齢で発症するケース
では、遺伝的な背景が関係している可能性があります。また、膀胱がんだけでなく、関連する尿路系疾患の家族歴がある場合も注意が必要です。
遺伝的要因を完全に防ぐことはできませんが、リスクを理解して早期発見・早期治療につなげることが重要です。
生活習慣と環境要因(肥満・糖尿病など)
喫煙や化学物質曝露以外にも、肥満や糖尿病などの生活習慣が全般的ながんリスクを高めるとされています。
1.肥満・糖尿病
・肥満や糖尿病はがん全般のリスクを高める
・体の調子を整える力(免疫力)が弱くなったり、体の中で炎症が起きやすくなったりすることがあるため、注意が必要
2.その他の生活習慣
・がん予防にはバランスの良い食事と適度な運動が基本
・規則正しい生活習慣で全身の健康維持につながる
日々の生活を見直すことで、膀胱がんのリスクを減らし、健康を守ることにつながります。
膀胱がんの症状と早期発見の重要性

膀胱がんの症状と早期発見の重要性
膀胱がんは、初期には自覚症状が少なく、「気づいたときには進行していた」というケースも少なくありません。ですが、血尿などの小さなサインを見逃さずに早めに受診することで、治療の選択肢が広がり、予後の改善も期待できます。
ここでは、膀胱がんに見られる代表的な症状や、早期発見につながる検査の重要性について詳しく解説していきます。
- 膀胱がんの初期症状(無痛性血尿・頻尿・排尿時の痛みなど)
- 進行した場合の症状(排尿困難・腰痛・足のむくみなど)
- 定期検診の重要性(尿検査・画像診断・膀胱機能のチェックなど)
一つ一つ解説していきます。
膀胱がんの初期症状(無痛性血尿・頻尿・排尿時の痛みなど)
膀胱がんの初期には、痛みを伴わない血尿(無痛性血尿)が最もよく見られる症状です。血尿は一度だけで止まることもありますが、それは治ったわけではなく、膀胱内の出血が一時的に収まっただけの可能性があります。
また、以下のような症状が現れることもあります。
・頻尿(トイレの回数が増える)
・排尿時の違和感や痛み
・尿が濁っている、あるいは異臭がする
これらは膀胱炎など他の病気の症状と似ているため、見逃されやすいのが現実です。しかし、いつもと違うと感じたら、早めに泌尿器科を受診することが早期発見につながります。
進行した場合の症状(排尿困難・腰痛・足のむくみなど)
膀胱がんが進行すると、次のような症状があらわれることがあります。
・尿が出にくくなる(排尿困難)
・腰や背中の痛み
・足のむくみ(腫れ)
・体重が減ったり、全身がだるく感じる
これらは、がんが膀胱の周りやリンパ節、ほかの臓器に広がっているサインかもしれません。こうした症状が出てから気づくと、治療が難しくなることもあるため、いつもと違うなと感じたら、ためらわずに早めに病院やクリニックを受診しましょう。
定期検診の重要性(尿検査・画像診断・膀胱機能のチェックなど)
膀胱がんは初期の段階で血尿が出ることがありますが、血尿は膀胱炎などでもよく見られる症状です。そのため、症状だけで膀胱がんを早期に見分けるのは難しく、見逃されることもあります。だからこそ、定期的な検診で早期発見を目指すことがとても重要です。
早期発見のために行う検査
・尿検査:血尿の有無や異常、腫瘍マーカー(例:NMP22など)のチェック
・画像診断:超音波検査やCT、MRIなどでがんの大きさや広がりを確認
・膀胱機能のチェック:膀胱の状態や排尿機能を評価
症状がない場合でも、特にリスクがある方は定期的に検診を受けることが、膀胱がんの早期発見・治療につながります。気になる症状があれば我慢せず、早めに泌尿器科を受診しましょう。
膀胱がんの診断と検査方法

膀胱がんの診断と検査方法
膀胱がんは比較的早期に見つかりやすいがんで、無痛性の血尿がよく現れます。膀胱がんの診断には、いくつかの検査方法があり、これらを組み合わせて正確な病状の把握と治療方針の決定が行われます。早期発見のためにも、適切な検査を受けることが大切です。
ここでは、膀胱がんの主な診断方法や検査の種類、病期(ステージ)の分類について詳しく見ていきましょう。
- 画像診断(超音波・CT・MRI・造影検査)
- 膀胱鏡検査・尿細胞診
- ステージ分類と進行度の評価(TNM分類)
これらについて一つ一つ詳しく解説していきます。
画像診断(超音波・CT・MRI・造影検査)
膀胱がんの診断で使われる基本的な検査のひとつが画像診断です。これらの検査は、がんの広がりや状態を詳しく調べるために行われます。
- 超音波検査
体に負担が少なく痛みもありません。膀胱の中や周りの様子を確認し、腫瘍の有無や大きさを調べます。 - CT(コンピュータ断層撮影)
膀胱の壁や近くのリンパ節、他の臓器への広がりを詳しく見ることができ、転移があるかどうかも調べられます。 - MRI(磁気共鳴画像)
CTと同じように詳しい画像を撮影し、膀胱の壁の深さや周囲への広がりを判断するのに役立ちます。 - 造影検査
造影剤を使って膀胱の形や腫瘍の位置をよりはっきりと映し出します。CTやMRIの検査の一部として行われることがあります。
これらの検査は痛みがほとんどなく、膀胱がんの状態をしっかりと把握して、適切な治療を決めるために欠かせません。
膀胱鏡検査・尿細胞診
膀胱がんの診断では、画像検査に加えて「膀胱鏡検査」と「尿細胞診」を行うことで、より正確な判断ができます。とくに初期のがんや小さな腫瘍の発見に役立ちます。
1.膀胱鏡検査
細くて柔らかいカメラ(膀胱鏡)を尿道から挿入し、膀胱の中を直接観察します。
・腫瘍の有無や大きさ、位置をその場で確認
・必要に応じて、気になる部分の組織を採取(生検)
・痛みは少なく、日帰りで行えることが多い
「どこに、どれくらいのがんがあるのか?」を詳しく調べる際にとても有効な検査です。
2.尿細胞診
尿の中にがん細胞が混ざっていないかを、顕微鏡で調べる検査です。
・痛みがなく、簡単に受けられる
・早期のがんや再発のチェックに役立つ
ただし、すべてのがん細胞が尿に出てくるわけではないため、他の検査と組み合わせて行います。
膀胱腫瘍切除術(TUR-BT)
がんの疑いが強い場合や、膀胱鏡検査で腫瘍が見つかった場合には、「経尿道的膀胱腫瘍切除術(TUR-BT)」という治療を兼ねた手術が行われます。これは膀胱がんの確定診断と治療の第一歩となる大切な検査です。
1.どんな検査?
・多くの膀胱がんで行われる標準的な治療・診断法
・尿道から専用の器具を挿入し、膀胱内にできた腫瘍を切除する
・体にメスを入れる必要がないため、比較的体への負担が少ない方法
2.何のために行うの?
・腫瘍を取り除きながら、組織を採取して「がんの種類・進行の程度」を調べる
・これにより、その後の治療方針が決まる
3.入院は必要?
・状況によって異なるが、数日~1週間程度の入院が必要になるケースが一般的
ステージ分類と進行度の評価(TNM分類)
膀胱がんの進行度は「TNM分類」という国際的な基準で評価され、治療方針を決める際の重要な指標となります。
・T(腫瘍の深さ)
がんが膀胱の壁のどこまで広がっているかを示します。
・N(リンパ節への広がり)
がんが周囲のリンパ節に広がっているかどうかを見ます。
・M(遠くへの転移)
肺や骨など、体の別の場所にがんが移っていないかを確認します。
これらの情報をもとに、ステージ0〜ステージⅣまでの段階に分けられます。数字が大きくなるほど、がんが広がっている状態を表します。
膀胱がんの治療方法

膀胱がんの治療方法
膀胱がんと診断されたあとに気になるのは、「どんな治療法があるのか」「自分のがんは治るのか」といった点ではないでしょうか。治療は、がんの進行度や広がり、患者さんの体の状態や希望に応じて決まります。医師と相談しながら、自分に合った方法を選ぶことが大切です。
ここでは、初期がんに対する治療から進行がんの治療、さらに最近注目されている新しい治療法まで、主な選択肢をわかりやすく解説します。
- 初期がんの治療(膀胱鏡下切除術・膀胱内注入療法)
- 進行がんの治療(膀胱全摘除術・尿路変向術)
- 最新の治療法(免疫療法・膀胱温存療法など)
それぞれの治療について順にご紹介していきます。
初期がんの治療(膀胱鏡下切除術・膀胱内注入療法)
膀胱がんの初期治療は体への負担が比較的少なく効果的ですが、再発しやすいため完治を保証するものではありません。治療後も定期的な検査と経過観察が大切です。
1.膀胱鏡下切除術(TUR-BT)
・尿道から細い器具を入れて膀胱内のがんを切除
・切除した組織を詳しく調べて診断を確定
・日帰りまたは数日間の入院で行われる
・治療の第一歩として重要
2.膀胱内注入療法
・手術後の再発防止のため抗がん剤や免疫刺激剤を膀胱内に注入(数週間から数か月にわたって治療を行う)
・膀胱内のがん細胞を減らし再発リスクを下げる
・副作用として、排尿時の痛みや違和感(一時的なことが多い)、頻尿・尿意切迫感(膀胱の刺激による)、軽度の血尿(多くは自然におさまる)等がある
進行がんの治療(膀胱全摘除術・尿路変向術)
進行した膀胱がんでは、膀胱だけでなく周囲の組織にも広がっている場合があり、初期とは異なる治療が必要になります。ここでは主に行われる2つの手術についてご紹介します。
- 膀胱全摘除術
・がんが膀胱の筋層や周囲の組織にまで進行している場合に行う手術です。
・膀胱をすべて取り除くことで、がんの再発の可能性を極力減らすことを目指します。
・また、がんの広がり具合に応じて、以下のような周囲の臓器も一緒に切除することがあります:- 男性の場合:前立腺、精嚢など
- 女性の場合:子宮、卵巣、一部の膣 など
※術後には、尿の通り道を新たに作る「尿路変向術」が必要になります(次項で説明)。
- 尿路変向術
・膀胱を摘出すると尿をためて出す機能がなくなるため、代わりの排尿ルートを作る手術が必要になります。
・主な方法には以下のようなタイプがあります:
・お腹に小さな袋(ストーマ)を作って尿を排出する方法
・腸の一部を使って新しく膀胱のようなものを作る方法(新膀胱)
・生活スタイルや体力に合わせて、医師と相談しながら最適な方法が選ばれます。
進行がんの治療は身体への負担も大きくなりますが、がんの根本的な治療を目指す大切な選択肢です。
最新の治療法(免疫療法・膀胱温存療法など)
近年では、従来の治療に加えて、より革新的な治療も選択肢として広がりつつあります。
- 膀胱温存療法
・膀胱を全摘せずにがんを治療する方法
・主に以下の治療を組み合わせて実施:
・TUR-BT(経尿道的膀胱腫瘍切除術)
・化学療法(抗がん剤)
・放射線治療
・高齢者や手術のリスクが高い方、膀胱を残したい方に選ばれることが多い
・ただし、がんの進行度や全身状態によっては適応できない場合もある
- 免疫療法(免疫チェックポイント阻害薬)
・免疫の力を利用してがんを攻撃する治療法
・膀胱がんでは免疫チェックポイント阻害薬が使われる
・化学療法後の病状維持や、進行・再発時に用いられる
・膀胱全摘術の術後治療として使われることもある
膀胱がんの予防と再発防止

膀胱がんの予防と再発防止
膀胱がんの治療が一段落すると、「もう再発しないだろうか」「今後できることはあるのか」といった不安を感じる方も多いのではないでしょうか。膀胱がんは再発のリスクが比較的高いがんの一つですが、生活習慣の見直しや定期的な検査、リスク要因への対策を行うことで、再発の予防や新たな発症リスクを減らすことが可能です。
ここでは、膀胱がんの予防と再発防止のために意識したいポイントを、次の3つに分けて解説します。
- 定期検診
- 生活習慣の見直し(禁煙・減量・バランスの良い食事など)
- 発症リスク低減策(化学物質曝露予防・早期治療)
それぞれご紹介していきます。
定期検診
膀胱がんは再発しやすいがんのひとつとされており、治療後も注意が必要です。再発や新たな発症を防ぐために、定期健診を受けることは特に重要です。
<定期検診の実施>
膀胱がんの再発は治療後数年以内に起こることが多く、再発しても初期の段階では症状が出ないこともあります。そのため、次のような定期的な検査が欠かせません。
・尿検査:尿の中に血液や異常な細胞がないかを確認
・膀胱鏡検査:膀胱内を直接観察し、がんの再発や新しい病変がないかを確認
これらの検査を継続することで、再発や新たながんを早期に発見し、速やかに対処できる可能性が高まります。
生活習慣の見直し(禁煙・減量・バランスの良い食事など)
膀胱がんの再発や予防には、日常の生活習慣を見直すことがとても重要です。次のポイントを意識することで、膀胱への負担を減らし、健康的な状態を保つことにつながります。
- 禁煙
・喫煙は膀胱がんの最大のリスク要因のひとつです。
・喫煙者は非喫煙者に比べて、膀胱がんを発症するリスクが約4倍高くなるとされています。
・禁煙を継続することで、発症や再発のリスクを大きく下げることが可能です。
- 体重と栄養の管理
・肥満は免疫機能を低下させ、がんの再発リスクを高める要因となる可能性があります。
・健康的な体重を維持し、栄養バランスのとれた食生活を心がけることが、体全体の抵抗力を高め、膀胱がんの再発予防にもつながります。
・特に野菜や果物に含まれる抗酸化物質や食物繊維は、健康維持に役立つとされています。
発症リスク低減策(化学物質曝露予防・早期治療)
膀胱がんのリスクは、毎日の小さな意識で減らすことができます。禁煙に加えて、以下の2つのポイントを意識することで、将来の不安を減らすことにつながります。
- 化学物質への曝露をできるだけ減らす
膀胱がんは、以下のような化学物質と関わる職業に多く見られる傾向があります。
・染料、ゴム、皮革、印刷などの業種
・特に「芳香族アミン」を扱う現場
これらの物質に長くさらされると、膀胱がんのリスクが高まることが分かっています。
予防のために意識したいこと:
・マスクや手袋などの保護具を正しく使用する
・換気や作業手順など、職場の安全対策を確認する
・健康診断などで自分の体調を定期的にチェックする
- 早期発見と早期治療を意識する
膀胱がんは、早期に発見し治療を始めることで、再発や進行のリスクを抑えることができます。
特に注意したい症状:
・血尿(痛みを伴わないことが多い)
・頻尿や排尿時の違和感
また、過去に膀胱がんと診断された方は、定期検診などで経過をしっかり見ていくことが重要です。主治医と相談しながら、定期的な検査を受けることで、再発の早期発見にもつながります。
まとめ:膀胱がんを知って、自分らしい毎日を送るために

まとめ:膀胱がんを知って、自分らしい毎日を送るために
大学病院でがん患者さんと向き合ってきた中で、私が何よりも大切にしているのは、その人自身が、自分らしい選択をしていけることです。膀胱がんという診断を前に、「何を信じていいか分からない」「治療が怖い」「この先どうなってしまうのか…」そんな不安を抱える方はたくさんいらっしゃいます。
そして、情報を知ることで少し安心できる方もいれば、逆に不安が強くなる方もいます。だからこそ、「まず知ること」も、「必要なことからゆっくり知っていくこと」も、どちらもあなたらしい大切な一歩です。
膀胱がんの治療は進歩を続けており、選択肢も少しずつ広がっています。前を向くのが難しいときも、必要なサポートや情報が、あなたのそばにあることを知っていてください。本記事が、あなたやご家族にとって、信頼できる情報に出会うきっかけとなり、少しでも心が軽くなり、希望を感じられる時間につながれば嬉しく思います。
焦らず、ひとつずつ。あなたと大切な人の笑顔が続くよう、小さな一歩から始めていけますように。
※本記事は医療専門ライターによる寄稿であり、診療行為・医師の個別見解を示すものではありません。治療に関するご不安は、必ず主治医にご相談ください。