鼻腔がんとは?症状・原因から治療・再発予防までわかりやすく解説
「鼻腔がん」という言葉を医師から告げられたとき、多くの方が強い不安や戸惑いを感じることでしょう。ご本人はもちろん、ご家族にとっても、突然の現実にどう向き合えばよいのか分からなくなることは少なくありません。
鼻腔がんは、比較的まれながんで、鼻づまりや鼻血といった風邪や副鼻腔炎に似た症状から始まることが多く、気づかれにくいという特徴があります。しかし現在では、診断技術や治療法の進歩により、早期発見や適切な治療によって生活を続けられる患者さんも増えています。
本記事の執筆者は、大学病院で看護師としてがん患者さんのケアに携わっていた経験を持つ医療専門ライターです。現場では、がんと向き合う多くの患者さんやご家族と接してきました。その経験をもとに、医学的に正確な情報を、できるだけわかりやすくお伝えしていきます。
この記事では、鼻腔がんの基本的な知識から、原因・症状・検査・治療法・再発予防まで、患者さんとそのご家族が前向きに歩んでいくための情報を、やさしく丁寧に解説します。少しでも不安を軽くし、納得のいく選択ができるように。この記事が、その一助となれば幸いです。
目次
はじめに:鼻腔がんとは?
はじめに:鼻腔がんとは?
鼻腔がんは、鼻の奥にある鼻腔の細胞ががん化することで発生する疾患です。比較的まれながんではありますが、鼻づまりや鼻血、顔の腫れなど風邪や副鼻腔炎に似た症状から始まることが多く、気づきにくいことがあります。そのため、発見が遅れると進行しているケースも少なくありません。
しかし、医療の進歩により、鼻腔がんに対しても診断技術や治療法が確立され、早期発見によって治療の選択肢が広がるようになっています。病気について正しく理解することは、治療や生活に前向きに向き合う第一歩です。
ここではまず、鼻腔がんがどのような病気かを知ることから始めましょう。
- 鼻腔がんの基本情報(発生部位・種類)
- 日本における鼻腔がんの罹患率と特徴
一つ一つ順番に確認していきましょう。
鼻腔がんの基本情報(発生部位・種類)
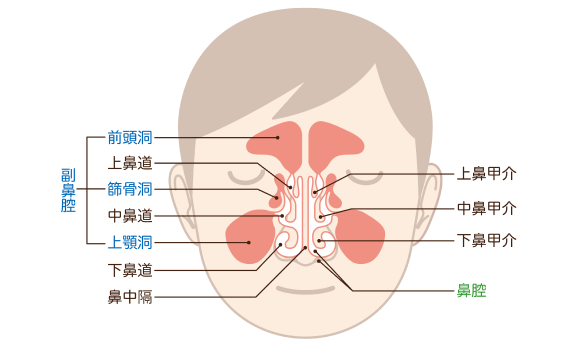
鼻腔がんは、鼻の内部にある鼻腔の粘膜から発生する悪性腫瘍です。鼻腔は鼻の入口から奥まで続く空間で、呼吸だけでなく、匂いを感じる嗅覚や、空気を温める・加湿する役割も持っています。そのため、鼻腔にがんができると、鼻づまりや鼻血、顔の違和感、嗅覚の変化など、日常生活に影響する症状が現れることがあります。
発生部位
・鼻腔の粘膜に限定して発生するものが鼻腔がんです。
・鼻腔の奥に近い上鼻道や下鼻道にできることが多く、進行すると周囲の骨や眼、脳に広がる場合があります。
・副鼻腔や鼻咽腔から発生する腫瘍とは別の部位のがんであり、症状や治療法も異なります。
主な種類(病理学的分類)
鼻腔がんは、顕微鏡で観察した細胞の種類によって分類され、治療方針や予後にも影響します。
1.扁平上皮癌
・鼻腔がんの約70〜80%を占める最も一般的なタイプ。
・粘膜の表面の扁平上皮細胞ががん化して発生します。
・進行は比較的緩やかで、早期発見で治療の成績が良いことがあります。
2.その他のまれな鼻腔悪性腫瘍
・扁平上皮癌以外にも、腺癌などのまれな腫瘍が存在します。
・鼻腔に発生する可能性のある稀な腫瘍として、嗅神経芽細胞腫、腺様嚢胞癌、悪性リンパ腫などがあります。
・発生頻度は低く、扁平上皮癌とは性質や治療方針が異なることが公式情報で明記されています。
鼻腔がんは鼻の粘膜にできるがんで、種類や進行度によって治療法が異なります。症状が出にくいため、異変に気づいたら早めの受診が大切です。
日本における鼻腔がんの罹患率と死亡率
鼻腔がんは、鼻の内部にある鼻腔の粘膜から発生する悪性腫瘍で、頭頸部がんの一種に分類されます。発症頻度は比較的まれながんですが、進行すると鼻づまりや鼻血だけでなく、視覚や顔面の感覚に影響を及ぼすこともあります。
なお、鼻腔がん単独の統計は公表されておらず、多くは「鼻・副鼻腔がん」としてまとめられています。そのため、ここでは鼻・副鼻腔がん全体の統計データをもとに、日本における発症や傾向を確認していきます。
- 日本における鼻腔がんの罹患率
・年間に新たに診断される鼻腔がんは300〜400人程度とされています 。
・鼻腔がんは単独ではなく「鼻腔および中耳」のがんとしてまとめられることが多く、2018年には778人が診断されています。
・頭頸部がん全体では、年間約49,000人が罹患しており、その中でも鼻腔がんはごく一部です。
- 日本における死亡率
・残念ながら、鼻腔がんに特化した死亡数の具体的な統計は公開されていません。
・頭頸部がん全体としては年々増加傾向がありますが、鼻腔がん単独の死亡率は「希少がん」として明確なデータは少ない状況です 。
鼻腔がんは、日本国内でごくまれに診断されるがんです。頭頸部がん全体の中でも非常に少なく、罹患率は低いのが現状です。専門的な死亡率のデータは限られていますが、症例数の少なさから考えると、死亡者数も比較的少ないと推測されます。とはいえ、鼻づまりや鼻血、片側の顔の違和感など異変が続く場合には、念のため医療機関へ受診することが重要です。
鼻腔がんの原因とリスク要因

鼻腔がんの原因とリスク要因
鼻腔がんの予防や早期発見のためには、「なぜ鼻腔がんになるのか」を知っておくことが重要です。鼻腔がんは一つの原因だけで起こるわけではなく、職業や環境、遺伝的な背景、生活習慣など、複数の要因が関係していると考えられています。
ここでは、主なリスク要因を3つの観点から分かりやすく解説します。
- 職業や環境による影響(木工・革製品・化学物質など)
- 遺伝的要因や家族歴
- 喫煙・飲酒などの生活習慣との関わり
それぞれの要因を理解することで、発症リスクの把握や日常生活での注意点につなげることができます。
職業や環境による影響(木工・革製品・化学物質など)
鼻腔がんの発症には、特定の職業や作業環境での曝露が関係することがあります。特に粉塵や化学物質に長期間さらされる場合、鼻腔の粘膜に慢性的な刺激や炎症が生じ、がん化リスクが高まると考えられています。主なポイントは以下の通りです。
1.木工・革製品加工業
・木材や革の粉じんを吸い込む作業者で発症が報告されている
・特に硬木の粉塵やクロムなどの化学処理をした革に曝露する場合、リスクが高まる
・粉塵の吸入を防ぐマスクや換気設備の使用が推奨される
2.化学物質への曝露
・ニトロソアミンや塩化ビニルなど、鼻腔に対して発がん性が指摘されている化学物質に長期間曝露
・塗料、接着剤、溶剤などを扱う作業でも注意が必要
・作業環境の改善や保護具の使用が重要
3.慢性的な刺激によるリスク
・粉塵や化学物質による慢性炎症が鼻腔の粘膜に繰り返し起こることが、がん化の一因と考えられている
・定期的な耳鼻咽喉科での診察や症状の早期チェックが推奨される
鼻腔がんは初期には症状が現れにくいため、こうしたリスクのある職業の方は、早めの専門医相談や定期的な検診を受けることが重要です。
喫煙・飲酒などの生活習慣との関わり
鼻腔がんそのものの統計は限られていますが、頭頸部がん全体では、喫煙や過度の飲酒が発症リスクを高めることが知られています。
・喫煙:長期の喫煙は、口腔や咽頭など頭頸部がんのリスクを上げることが報告されています。鼻腔も頭頸部の一部であるため、間接的にリスクに影響する可能性があります。
・飲酒:過度の飲酒は、アルコール代謝による発がんリスクを高め、喫煙と組み合わさるとさらにリスクが増加します。
・生活習慣全体の影響:栄養バランスの偏りや慢性的な炎症なども、頭頸部がん全体の発症リスクに関与すると考えられています。
日常生活で喫煙や過度の飲酒を控え、健康的な習慣を意識することは、鼻腔がんを含む頭頸部がんのリスク軽減につながります。
鼻腔がんの症状と早期発見の重要性

鼻腔がんの症状と早期発見の重要性
鼻腔がんは、初期の段階では症状がほとんど現れないことが多く、気づかないうちに進行してしまうことがあります。そのため、鼻づまりや鼻血、嗅覚の低下など、普段と違う体の変化に注意し、早めに耳鼻咽喉科などの医療機関を受診することが非常に重要です。
ここでは、鼻腔がんの症状や、早期に発見するためのポイントについて詳しく見ていきます。
- 鼻腔がんの初期症状(鼻づまり・鼻血・嗅覚の低下など)
- 進行した場合の症状(顔の腫れ・視力障害・頭痛など)
- 早期受診・検診の重要性
一つずつ確認していきましょう。
初期症状(鼻づまり・鼻血など)
鼻腔がんや副鼻腔がんは、初期には目立った症状が現れないことが多く、気づかない場合があります。しかし、以下の変化が片側だけに続く場合は注意が必要です。
・治らない鼻づまりや鼻腔周辺の圧迫感
・鼻血(少量でも)
・鼻水や鼻の中にできる治らないしこり・ただれ
・頬や顔のしびれ、チクチクした痛み
・片側だけ涙が出る
初期段階では痛みがほとんどなく、「大丈夫だろう」と見過ごされがちです。症状が続く場合は、早めに耳鼻咽喉科や頭頸部外科での診察を受けることが重要です。
進行した場合の症状(顔の腫れ・視力障害・頭痛など)
腫瘍が大きくなるにつれて、より目立つ症状が現れます。特に上顎洞がんは初期には症状が出にくく、進行してから発見されることが多いです。
・顔面の腫れや感覚異常(麻痺、しびれ)
・眼球の腫れや視覚異常(物が二重に見える、眼の方向がずれる)
・上側の歯の痛みやぐらつき、入れ歯の不具合
・口腔や顔面のしこり
・頭痛や鼻腔周辺の痛み
・耳の内部の痛みや圧迫感
これらの症状が見られた場合も、速やかに専門医での診察を受けることが推奨されます。進行すると生活や視覚に影響が出ることもあるため、早期の受診が重要です。
早期受診・検診の重要性
鼻腔がんは初期には自覚症状がほとんど現れないため、症状だけで判断するのは難しく、早期発見には定期的な受診や検診が重要です。特に、鼻づまりや鼻血、顔面の違和感などが片側だけ続く場合は、速やかに耳鼻咽喉科や頭頸部外科で診察を受けることが推奨されます。
早期発見のためのポイント
・症状の自己チェック:片側の鼻づまり、鼻血、顔面のしびれなどの変化を見逃さない
・耳鼻咽喉科での定期診察:鼻腔や副鼻腔の状態を確認し、しこりや異常な腫れがないかチェック
・画像診断:必要に応じてCTやMRIで鼻腔・副鼻腔の腫瘍の有無や広がりを確認
自覚症状が軽微でも、これらの診察や検査を定期的に行うことで、鼻腔がんを早期に発見でき、治療の選択肢を広げることが可能です。
鼻腔がんの診断と検査
鼻腔がんは、初期には症状がほとんど現れないため、早期発見が難しいがんのひとつです。しかし、内視鏡検査や画像検査、組織検査などを組み合わせることで、腫瘍の有無や広がり、進行度を正確に把握することができます。正確な診断は、その後の治療方針を決めるうえで非常に重要なステップです。
ここでは、鼻腔がんの診断方法や病期分類(ステージ)について詳しく見ていきましょう。
- 内視鏡検査と組織診(生検)
- CT・MRIによる画像診断
- 病期分類(ステージ)による進行度評価
上から順に解説していきます。
内視鏡検査と組織診(生検)
鼻腔がんの診断では、症状や外からの観察だけでは確定できません。そのため、内視鏡検査と組織診(生検)が重要な役割を果たします。
内視鏡検査
・鼻腔内を直接観察できる基本的な検査です。
・腫瘍の位置や形状、表面の状態などを詳しく確認できます。
・腫瘍の血流や周囲組織との関係も観察可能です。
組織診(生検)
・内視鏡検査の際に必要に応じて行います。
・腫瘍の一部を採取して病理検査にかけ、悪性か良性かを確定します。
・確定診断のために欠かせないステップです。
ポイント
・内視鏡と生検はセットで行われることが多く、早期発見だけでなく、治療方針を決めるうえでも非常に重要です。
・この検査により、手術の可否や範囲、放射線治療の計画などが判断されます。
CT・MRIによる画像診断
鼻腔がんの診断では、腫瘍の広がりや周囲組織への影響を把握するために、CTやMRIによる画像検査が重要です。これにより、手術の範囲や治療方針を決定するうえで必要な情報を得ることができます。
CT検査(コンピュータ断層撮影)
・骨や腫瘍の位置、周囲組織との関係を詳細に確認できます。
・上顎洞や副鼻腔への浸潤の有無も評価可能です。
MRI検査(磁気共鳴画像)
・軟部組織の状態や腫瘍の広がりをより詳しく把握できます。
・血管との位置関係や神経への影響も評価可能です。
ポイント
・CTとMRIは補完的に使用されることが多く、腫瘍の正確な範囲を把握することで手術計画や放射線治療の対象範囲を決める判断材料となります。
・内視鏡検査や生検と組み合わせることで、より正確な診断が可能になります。
病期分類(ステージ)による進行度評価
鼻腔がんでも、診断後にがんの進行度を正確に把握することは、最適な治療方針を決めるうえで欠かせません。広く用いられているのが「TNM分類」です。
TNM分類の内容
・T(Tumor:原発腫瘍)
鼻腔にできた腫瘍の大きさや、周囲組織(副鼻腔、眼窩、頭蓋底など)への広がりを評価します。
・N(Node:リンパ節)
首や顔面のリンパ節への転移の有無を確認します。
・M(Metastasis:遠隔転移)
肺や肝臓などの遠隔臓器への転移の有無を評価します。
これらを組み合わせて、ステージI(局所にとどまる初期)からステージIV(遠隔転移を伴う進行がん)まで分類されます。ステージに応じて、手術単独、放射線治療、化学療法との組み合わせなど、適切な治療方法が選択されます。
鼻腔がんの治療方法
鼻腔がんの治療方法
鼻腔がんと診断されたあと、多くの方が気になるのは「どんな治療があるのか」「どのくらい治る可能性があるのか」という点です。治療の方法は、がんの進行度や体の状態によって異なります。そのため、医師と相談しながら、自分に合った最適な治療を選ぶことが大切です。
ここでは、鼻腔がんに対して行われる主な治療の選択肢を順に解説します。
- 初期の治療:外科手術や放射線療法
- 進行がんの治療:化学療法や放射線との併用療法
- 最新の治療・選択肢:免疫療法や臨床試験での治療
それぞれの特徴や目的を詳しく見ていきましょう。
初期の治療:外科手術と放射線療法
鼻腔がんが早期に見つかった場合、根治を目指した治療 が可能です。主に行われるのは「外科手術」と「放射線療法」で、腫瘍の大きさや部位によって適切な方法が選ばれます。
手術療法(腫瘍切除・リンパ節郭清)
・初期の鼻腔がんでは、腫瘍を切除する手術が第一選択となることが多いです。
・腫瘍が鼻の内側に限局していれば、鼻内から切除できる場合もあります。
・腫瘍の部位や広がりによっては、外側からの切開や広範囲切除が必要になることもあります。
・リンパ節への転移が疑われる場合には、頸部リンパ節郭清(首のリンパ節を取り除く手術) が行われることもあります。
・手術は、がんを取り除くと同時に、正確に進行度を判定するためにも重要です。
放射線療法
・初期の鼻腔がんの一部では、放射線療法だけで根治が期待できる場合があります。
・手術後にがんが残っている可能性があるときや、病理検査で再発リスクが高いと判断されたときに追加で行われることもあります。
・放射線は、臓器を切除せずに治療できるため、顔や鼻の機能を温存したい場合に選択されることがあります。
このように、初期の鼻腔がんは「外科手術」と「放射線療法」を中心に治療が進められるのが特徴です。進行がんに比べて治療の選択肢が広がり、根治の可能性も高まります。
進行がんの治療:多剤併用化学療法
進行した鼻腔がんでは、手術や放射線療法だけでは効果が十分でない場合があり、化学療法(抗がん剤治療) が組み合わされることがあります。
1.化学療法(抗がん剤治療)
・抗がん剤を用いてがん細胞の増殖を抑える治療法です。
・使用される薬剤:プラチナ製剤(シスプラチン、カルボプラチンなど) を中心に、フッ化ピリミジン系(5-FU など) や タキサン系(パクリタキセル、ドセタキセルなど)
・進行がんや再発・転移例に対して行われ、腫瘍の縮小や症状緩和を目的に用いられます。
2.化学放射線療法(併用療法)
・化学療法と放射線療法を同時に行う方法です。
・抗がん剤の効果によって放射線の作用が高まり、腫瘍の制御力が強まります。
・根治を目指す場合や、手術が困難な進行例で選択されることがあります。
・一方で、副作用(口内炎、嚥下障害、白血球減少など)が強く出ることもあるため、体力や全身状態を考慮して判断されます。
最新の治療・選択肢:免疫療法や臨床試験
標準的な治療(手術・放射線・化学療法)で十分な効果が得られない場合、次のような新しい治療法が検討されることがあります。
1.免疫療法
免疫療法は、自分の免疫の力を利用してがんを攻撃する治療です。
・免疫チェックポイント阻害薬:免疫のブレーキを外し、がんを攻撃しやすくする薬
・光免疫療法:がんに集まる薬を投与し、特殊な光を当ててがん細胞を壊す治療
これらは頭頸部がんで実際に使われ始めており、鼻腔がんでも選択肢となる場合があります。副作用としては、皮膚や腸、肝臓に炎症が起こることがあるため、専門医による慎重な経過観察が必要です。
2.臨床試験(治験)
国内外では、新しい薬や治療法の効果を調べる臨床試験が進められています。
・まだ標準治療として承認されていない治療を受けられる可能性がある
・条件を満たした患者さんのみが参加できる
臨床試験に参加することで、最新の治療を受けるチャンスが得られる一方、効果や副作用についてはまだ研究段階であることも理解しておく必要があります。参加を希望する場合は、主治医に相談し、自分に適した選択肢かどうかを確認しましょう。
鼻腔がんの予防と再発防止

鼻腔がんの予防と再発防止
鼻腔がんの治療を受けたあと、あるいは発症リスクが高いと指摘されたとき、多くの方が気になるのは「どうすれば再発を防げるのか」「そもそも発症を予防できるのか」という点ではないでしょうか。鼻腔がんは、治療後も再発の可能性があるため、生活習慣の改善や職業上のリスク管理、定期的な検診がとても重要です。
ここでは、鼻腔がんを防ぐために意識したいポイントと、治療後も安心して過ごすための再発予防策をご紹介します。
- 定期的な経過観察と検診
- 生活習慣の見直し(禁煙・禁酒・バランスの取れた食事)
- 職業性曝露の予防(マスク・換気など)
それぞれの項目について、以下で詳しく解説していきます。
定期的な経過観察と検診
鼻腔がんは、治療後も再発する可能性があるため、定期的な経過観察や検診が非常に重要です。再発の早期発見だけでなく、安心して日常生活を送るためにも欠かせません。
・内視鏡検査:鼻腔内の状態を確認し、再発や異常がないかをチェックします。
・画像検査(CT・MRI):腫瘍の広がりやリンパ節転移の有無を確認します。
・定期受診によって、再発を早期に発見し、適切な対応につなげることができます。
生活習慣の見直し(禁煙・禁酒・バランスの取れた食事)
鼻腔がんの予防や再発防止には、生活習慣の改善が重要です。治療後の生活をより良くするために、以下のポイントを意識しましょう。
1.禁煙の重要性
・喫煙は鼻腔がんを含む頭頸部がんの発症と強く関連しています。
・喫煙者は非喫煙者に比べてがんリスクが高く、禁煙することでリスクを低減できます。
・禁煙はがん予防だけでなく、治療後の回復や生活の質向上にもつながります。
2.節度ある飲酒
・過度の飲酒は頭頸部がんのリスクを高める可能性があります。
・飲酒量を管理し、節度ある飲酒を心がけることが重要です。
3.バランスの取れた食事
・野菜や果物を多く摂り、塩分を控えることで、がんリスクを低減できます。
・緑黄色野菜やビタミンを豊富に含む食品は、頭頸部がんを含むがん全般の予防に役立つ可能性があります。
職業性曝露の予防(マスク・換気など)
鼻腔がんの発症には、職業上の有害物質への曝露が関係することがあります。
1.リスクのある職業
・木材加工業や化学物質を扱う職業では、鼻腔がんリスクが高まることがあります。
2.曝露を減らす基本的な工夫
・作業環境での換気や、防塵・防毒マスクの使用などは、曝露を減らす一般的な方法として有効です。
・これらはあくまで補助的な対策であり、完全にリスクをなくせるわけではありません。
3.安全意識の維持
・職場での安全管理や有害物質への注意を怠らないことが大切です。
・不安な場合は、医師や職場の安全担当者に相談して具体的な対策を確認しましょう。
まとめ:鼻腔がんを理解し、自分らしく生活するために

まとめ:鼻腔がんを理解し、自分らしく生活するために
鼻腔がんと診断されると、驚きや不安で頭がいっぱいになったり、気持ちが落ち込んだりすることもあると思います。治療のこと、家族や仕事のこと、将来のことを考えると、どうしても心が重くなる日もあるでしょう。
私は看護師として、多くの患者さんが不安と向き合う姿を見てきました。その中で伝えたいのは、一人で抱え込む必要はないということです。医療チームや家族、周囲のサポートを受けながら、自分に合った方法で少しずつ前に進めます。
今は治療法も進歩しており、早期発見や適切な治療によって、日常生活を大切にしながら過ごせる時代です。手術や放射線療法、化学療法、免疫療法など、病状や生活に合わせた治療の選択肢も広がっています。
この記事の内容が、「次に何をすればよいか」を考えるきっかけになればうれしいです。大切なのは、どんなときも自分らしい生活を意識しながら、少しずつ前に進むこと。鼻腔がんと向き合いながらも、前向きで落ち着いた気持ちで毎日を重ねていけるよう、心から応援しています。
※本記事は医療専門ライターによる寄稿であり、診療行為・医師の個別見解を示すものではありません。治療に関するご不安は、必ず主治医にご相談ください。