希少がん・脳腫瘍とは|症状・原因・検査・治療・生活サポートまでわかりやすく解説
医師から「脳腫瘍」と告げられると、多くの方は不安や戸惑いを感じます。本人だけでなく、家族にとっても突然の現実にどう向き合えばよいか分からなくなることがあります。
脳腫瘍は脳やその周辺に腫瘍ができる病気ですが、頭痛の症状は必ずしも現れるものではありません。そのため、めまいやしびれ、吐き気、視覚や言語の異常など、さまざまな症状に注意することが大切です。
近年は、MRIやCTなどの診断技術や手術・薬物治療の進歩により、早期発見と適切な治療で日常生活を維持できる患者さんも増えています。
本記事の執筆者は、大学病院で脳腫瘍を含むがん患者さんのケアに携わった経験を持つ医療ライターです。現場で見てきた患者さんや家族の声をもとに、正確な医学情報を分かりやすくお届けします。
この記事では、脳腫瘍の基本情報から原因・症状・検査・治療・再発予防まで、患者さんとご家族が安心して選択できるようにできるだけわかりやすく解説します。少しでも不安を和らげ、前向きに歩むための参考になれば幸いです。
目次
はじめに:脳腫瘍とは?

はじめに:脳腫瘍とは?
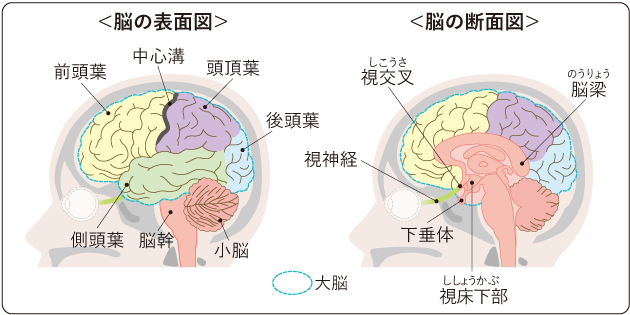
脳腫瘍は、脳やその周囲の組織にできる腫瘍の総称です。原発性脳腫瘍は良性と悪性に分かれ、種類や発生部位によって症状や治療法が異なります。また、ほかの臓器のがんが脳に転移する場合もあります。
日本では原発性脳腫瘍は希少がんとされていますが、全年齢で発症が見られます。診断技術や治療法の進歩により、患者さんの状態や腫瘍の種類に合わせた適切な治療が行われています。
ここでは、脳腫瘍の基本を理解するために、以下のポイントから見ていきましょう。
- 脳腫瘍の基本情報(発生部位・良性・悪性の違い)
- 日本における脳腫瘍の患者数・発症の傾向
一つずつ丁寧に確認していきましょう。
脳腫瘍の基本情報(発生部位・良性・悪性の違い)
脳腫瘍は、生する部位や腫瘍の性質によって症状や治療方針、経過が大きく異なります。脳腫瘍は大きく「原発性脳腫瘍」と「転移性脳腫瘍」に分けられ、原発性脳腫瘍はさらに良性と悪性に分類されます。ここでは、脳腫瘍の主な分類について見ていきましょう。
1.発生部位による分類(原発性脳腫瘍)
原発性脳腫瘍は、脳やその周囲の組織から直接発生する腫瘍です。発生する場所によって、次のような種類があります。
神経膠腫(グリオーマ)
・脳の神経を支える「神経膠細胞」から発生
・脳腫瘍の中でも比較的多いタイプ
・悪性度はさまざまで、進行の速さや治療法が異なる
髄膜腫
・脳を包む「髄膜」から発生
・多くは良性で、ゆっくり進行することが多い
・大きくなると周囲の脳を圧迫し、症状が現れることがある
下垂体腺腫
・ホルモン分泌を担う下垂体から発生
・良性が多いが、ホルモンバランスの乱れによる症状が出る場合がある
このほか、中枢神経系原発悪性リンパ腫や神経鞘腫など、比較的まれな腫瘍もあります。腫瘍の種類によって治療の考え方が異なるため、正確な診断が重要です。
2.転移性脳腫瘍について
脳腫瘍の中には、肺がんや乳がんなど、ほかの臓器のがんが脳に転移して起こるものもあります。これを転移性脳腫瘍と呼びます。治療方針は、もとのがんの種類や全身の状態を考慮して決定されます。
3.良性脳腫瘍と悪性脳腫瘍の違い
脳腫瘍は、良性か悪性かによって、治療の考え方が異なります。
良性脳腫瘍
・増殖がゆるやかで、周囲への広がりが少ない
・手術での摘出が可能な場合、長期的にコントロールできることが多い
・ただし、発生部位によっては症状が強く出ることもある
・部位や大きさによっては脳を圧迫し、危険なこともある
悪性脳腫瘍
・増殖が速く、周囲の脳組織に広がりやすい
・手術に加え、放射線治療や薬物療法を組み合わせることが多い
・再発のリスクがあるため、継続的な治療や経過観察が重要
| 良性腫瘍 | 悪性腫瘍 | |
| 腫瘍の増殖速度 | 遅い | 速い |
| 腫瘍組織と正常組織の境界 | 明瞭 | はっきりしない |
| 主な発生部位 | 髄膜、下垂体、脳神経 | 大脳、小脳、脳幹 |
このように、脳腫瘍は発生部位や良性・悪性の違いによって性質が大きく異なる病気です。正確な診断によって腫瘍の種類を把握することが、適切な治療につながります。
日本における脳腫瘍の患者数・発症の傾向
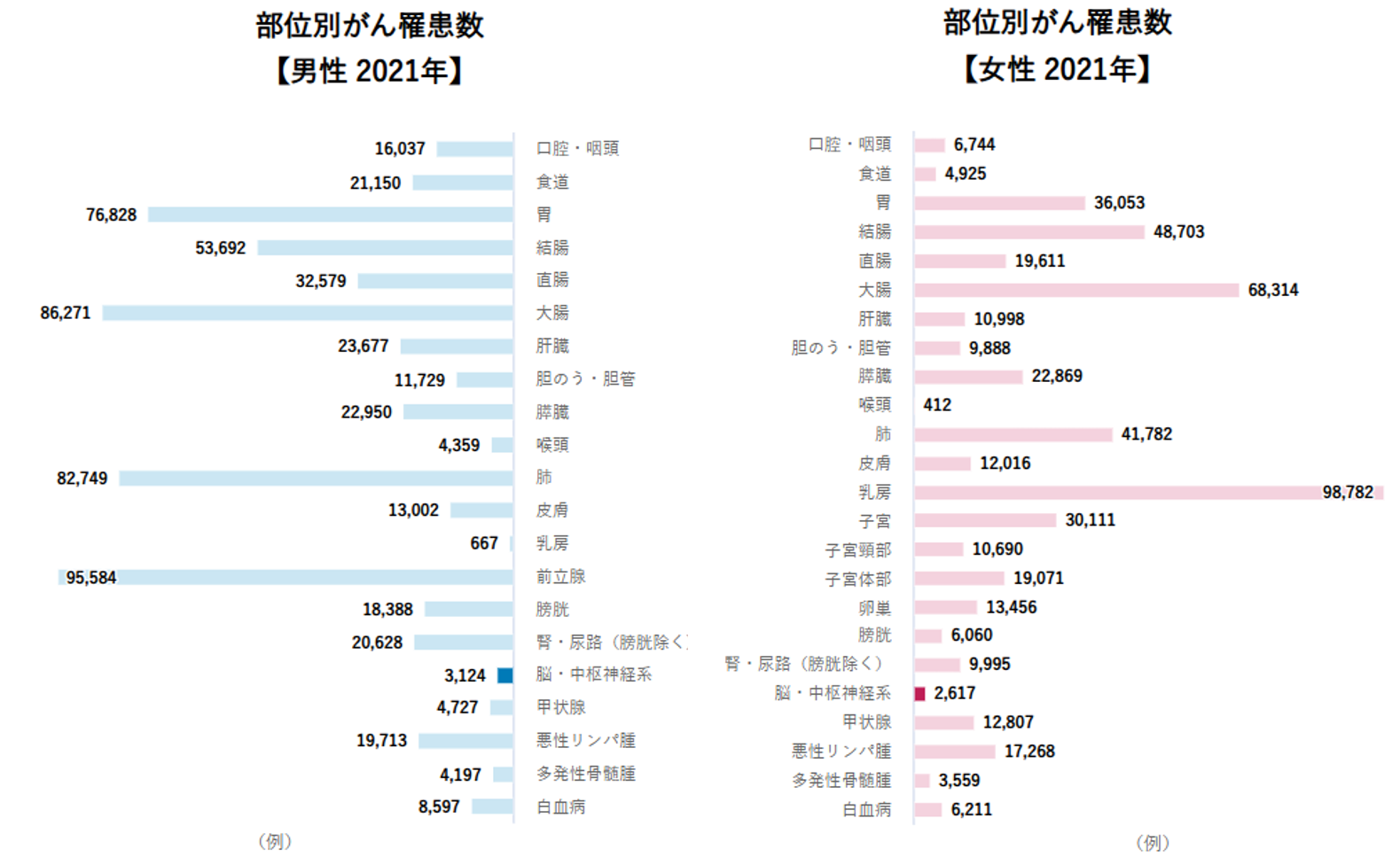
脳腫瘍は、他のがんと比べると発症頻度は高くありませんが、日本国内でも毎年多くの方が診断されています。年齢や性別に関わらず、誰にでも起こり得る病気とされています。
1.日本の脳腫瘍罹患率(新たに診断される人の数)
・日本では年間約5,700人が新たに脳腫瘍と診断されています
・男性のほうがやや多いものの、男女ともに発症が見られます
・脳腫瘍は全年齢で起こり得る病気で、年齢が高くなるにつれて診断される割合が増える傾向があります
脳腫瘍は種類が非常に多く、進行の仕方や症状にも個人差があります。そのため、年齢や性別だけで判断せず、体調の変化に気づくことが大切です。
2.日本の脳腫瘍による死亡の傾向
・脳腫瘍による死亡者数は年間約3,200人に上ります
・悪性脳腫瘍の5年相対生存率は35.6%です
・生存率は腫瘍の種類や進行度、治療内容によって大きく異なります
脳腫瘍は、初期には症状が目立ちにくいことも多い病気です。頭痛や吐き気、手足のしびれ、物忘れなど、「いつもと違う」と感じる変化が続く場合は、早めに医療機関を受診することが大切です。
脳腫瘍の原因とリスク要因

脳腫瘍の原因とリスク要因
脳腫瘍を理解し、適切に向き合うためには、「なぜ脳腫瘍が起こるのか」を知っておくことが大切です。
ここでは、主に次の3つの要因について見ていきましょう。
- 遺伝的要因や家族歴(脳腫瘍との関係)
- 環境要因(頭部への放射線照射)
それぞれ解説していきます。
遺伝的要因や家族歴(脳腫瘍との関係)
脳腫瘍の発生には遺伝子の異常が関係しますが、その多くは腫瘍ができた細胞だけに起こる変化で、家族に遺伝するケースは多くありません。ただし、まれに腫瘍ができやすい体質が遺伝する病気が関係することがあります。
1.遺伝性疾患と脳腫瘍の関係
次のような病気では、脳腫瘍を含む腫瘍ができやすいことが知られています。
・神経線維腫症
・フォン・ヒッペル・リンドー病
・結節性硬化症
・カウデン症候群
これらは脳腫瘍そのものではありませんが、脳や体のほかの部位に腫瘍が発生しやすくなる疾患です。
2.家族歴がある場合の考え方
これらの病気がある場合は、定期的な検査による経過観察が大切です。
脳腫瘍の多くは遺伝と関係なく起こりますが、家族に同様の病気がある場合は、医師と相談しながら早めに対応することが安心につながります。
環境要因(頭部への放射線照射)
脳腫瘍の原因は多くが明確になっていませんが、環境要因の中で、脳腫瘍との関連が最もはっきりしているのが「頭部への放射線照射」です。
1.放射線と脳腫瘍の関係
・過去に治療などで頭部に放射線を受けた経験がある場合
・放射線を受けた時から10年以上経過してから、放射線を受けた部位に脳腫瘍が発生することがある
・放射線によって正常な細胞の遺伝子が傷つき、長い時間をかけて腫瘍化すると考えられている
・髄膜腫や神経膠腫などで報告されている
このように、放射線が原因と考えられる脳腫瘍は、「放射線誘発性脳腫瘍」と呼ばれます。
2.注意したいポイント
・過去に頭部への放射線治療を受けたことがある方
・小児期に放射線治療を受けた経験がある方
これらに当てはまる場合は、症状がなくても医師に伝え、必要に応じて定期的な検査を受けることが大切です。
脳腫瘍の症状と早期発見の重要性
脳腫瘍の症状と早期発見の重要性
脳腫瘍の症状は、腫瘍の大きさや種類だけでなく、できた場所や周囲の脳への影響によって大きく異なります。そのため、明確に「初期」「進行期」と区切れるわけではありませんが、現れやすい症状の傾向は知られています。
身体からの小さな変化に気づき、早めに医療機関を受診することで、治療の選択肢が広がる可能性もあります。
ここでは、脳腫瘍で見られる主な症状と、早期発見のために意識したいポイントについて解説します。
- 比較的早い段階から見られることがある症状
- 腫瘍が大きくなった場合に現れやすい症状
- 早期発見のために大切なポイント
一つずつ見ていきましょう。
比較的早い段階から見られることがある症状
脳腫瘍では、病気の早い段階でも、腫瘍ができた部位や脳への影響によって症状が現れることがあります。ただし、症状は軽く、日常の体調不良と区別がつきにくい場合も少なくありません。次のような変化がみられた場合には、注意が必要です。
比較的早い段階から見られることがある症状
・頭痛:朝に強い、だんだん頻度や強さが増すなど、これまでと違う頭痛が続く
・吐き気・嘔吐:消化器症状がないのに、吐き気や嘔吐を繰り返す
・めまい・ふらつき:立ちくらみとは異なるふらつきや、歩きにくさ
・手足のしびれや力が入りにくい感じ:体の片側だけにしびれや違和感
これらの症状は、疲れや他の病気でも見られることがあるため、見過ごされがちです。しかし、症状が続く、徐々に強くなる、これまでと様子が違うと感じた場合には、早めに医療機関を受診することが大切です。
腫瘍が大きくなった場合に現れやすい症状
脳腫瘍が大きくなったり、周囲の脳を強く圧迫するようになると、脳の働きそのものに影響が出て、症状がはっきりしてくることがあります。症状は腫瘍の種類やできた場所によって異なりますが、次のような変化がみられることがあります。
腫瘍が進行した場合に現れやすい症状
・けいれん発作:これまで経験したことのないけいれんが突然起こる
・意識障害:ぼんやりする、反応が鈍くなる、意識がもうろうとするなど
・視覚の異常:視野が欠ける、物が二重に見える、見えにくくなるなど
・言語障害:言葉が出にくい、ろれつが回らない、相手の話が理解しづらくなる
・手足の麻痺や動かしにくさ:片側の手足に力が入らなくなる、思うように動かせなくなる
これらの症状は、日常生活に支障をきたすことが多く、早急な医療対応が必要になるサインです。症状が急に現れた場合や、短期間で悪化していると感じたときには、できるだけ早く医療機関を受診しましょう。
早期発見のポイント(定期健診・症状の自己観察)
脳腫瘍は、症状だけで早期に見つけることが難しい病気です。そのため、症状の変化に気づき、早めに受診することが大切です。
早期発見のために意識したいポイント
・症状の自己観察
頭痛が続く、徐々に強くなる、吐き気やしびれを繰り返すなど、「いつもと違う」と感じる変化を見逃さないことが重要です。
・画像検査(MRI・CT)
脳腫瘍の診断には、MRIやCTなどの画像検査が用いられます。症状がある場合、これらの検査で脳の状態を詳しく調べます。
・早めの医療機関受診
症状が軽くても、続く場合や気になるときは、早めに相談しましょう。
現在、健康な人を対象とした定期的な脳腫瘍検診は一般的ではありません。だからこそ、体の変化に気づいた時点で行動することが、早期発見につながります。
脳腫瘍の診断と検査方法

脳腫瘍の診断と検査方法
脳腫瘍は、症状だけで種類や性質を判断することが難しい病気です。そのため、画像検査や組織検査などを組み合わせて、腫瘍の有無や種類、進行度を正確に調べることがとても重要になります。診断結果は、その後の治療方針や見通しを考えるうえで、大きな判断材料になります。
ここでは、脳腫瘍の診断に用いられる主な検査方法と、進行度の考え方について見ていきましょう。
- 画像診断(CT・MRI・PETなど)
- 生検・組織診断の重要性
- 脳腫瘍のグレードと進行度
上から順に解説していきます。
画像診断(CT・MRI・PETなど)
画像診断は、脳腫瘍の有無や広がりを調べるための基本となる検査です。腫瘍の大きさや位置、周囲の脳への影響を確認するために行われます。
主な画像検査の種類
・CT検査
脳の断面画像を撮影し、腫瘍の存在や出血、脳の腫れなどを確認します。緊急時にも用いられる検査です。
・MRI検査
脳腫瘍の診断で特に重要な検査で、腫瘍の大きさや広がり、性質を詳しく評価できます。造影剤を使うことで、より正確な判断が可能になります。
・PET検査
腫瘍の活動性や悪性度の目安を調べる目的で行われることがあります。
生検・組織診断の重要性
脳腫瘍は種類が非常に多く、画像検査だけで正確な診断を確定することは難しいとされています。そのため、多くの場合、手術による組織の確認(病理診断)が診断の決め手になります。
手術中には、病理迅速診断が行われることがあります。これは、採取した組織をその場で調べ、手術方針を判断するための検査です。
病理迅速診断の結果によって、
・病理診断のための最小限の摘出でよいのか
・可能な範囲で腫瘍を摘出したほうがよいのか
といった判断が変わります。
そのため、脳腫瘍の手術では、術中診断に対応できる病理医がいる医療機関かどうかも、ひとつの大切なポイントになります。
脳腫瘍のグレードと進行度
脳腫瘍では、腫瘍の種類や悪性度(グレード)によって進行度が評価され、治療方針を決定します。最も一般的に使われるのが「WHO分類」です。
<WHO分類のポイント>
グレード1(低悪性度):ゆっくり増殖する腫瘍で、再発リスクも低め
グレード2(低〜中悪性度):増殖は緩やかだが、周囲組織への浸潤や再発の可能性あり
グレード3(中〜高悪性度):増殖速度が速く、再発や転移のリスクが高い
グレード4(高悪性度):急速に増殖・浸潤し、予後が厳しい
WHO分類は、腫瘍の組織学的特徴や分子マーカーの情報も組み合わせて評価されます。この評価により、手術の範囲や放射線治療・化学療法の選択が決まり、患者さん一人ひとりに最適な治療計画を立てることができます。
脳腫瘍の治療方法

脳腫瘍の治療方法
脳腫瘍と診断されたあと、多くの方が「どのような治療が行われるのか」「治療の選択肢には何があるのか」と不安を感じます。脳腫瘍の治療は、腫瘍の種類や悪性度、発生した部位、患者さんの全身状態などを総合的に判断して決定されます。
治療は一つの方法だけで行われるとは限らず、手術・薬物療法・放射線治療を組み合わせて行うこともあります。
ここでは、脳腫瘍の治療の中心となる、以下の方法について解説します。
- 手術による治療(切除の範囲・リスクと効果)
- 薬物療法(化学療法・脳浮腫やてんかんへの治療)
- 放射線治療(定位放射線・全脳照射など)
それぞれの治療法の役割や特徴を、順に見ていきましょう。
手術による治療(切除の範囲・リスクと効果)
脳腫瘍の治療では、手術による腫瘍の切除が基本となるケースが多く、診断と治療の両方の目的で行われます。主に次のような点がポイントになります。
1.腫瘍の切除手術
・腫瘍を可能な範囲で取り除き、症状の改善や腫瘍量の減少を目指す治療
・腫瘍の種類や悪性度、できた部位によって切除できる範囲は異なる
・できるだけ多く切除することで、その後の治療効果が高まることがある
2.手術の効果とリスク
・頭痛や麻痺など、腫瘍による症状の改善が期待できる
・摘出した組織を詳しく調べることで、正確な病理診断につながる
・一方で、脳の機能に関わる部位では、後遺症のリスクを慎重に考慮する必要がある
脳腫瘍の手術は、治療の第一歩であると同時に、その後の薬物療法や放射線治療を決める重要な役割を担っています。そのため、腫瘍の状態や患者さんの状況に応じて、治療方針が個別に検討されます。
薬物療法(化学療法・脳浮腫やてんかんへの治療)
脳腫瘍の薬物療法には、腫瘍そのものに対する治療と、症状を和らげるための治療があります。これらは、手術や放射線治療と組み合わせて行われることが多いです。
1.化学療法(抗がん剤治療)
・抗がん剤を使って、腫瘍の増殖を抑える治療
・手術後の再発予防や、放射線治療と併用して行われることがある
・腫瘍の種類や悪性度によって、使われる薬は異なる
2.脳浮腫に対する薬物療法
・脳腫瘍の影響で起こる脳の腫れ(脳浮腫)を抑えるための治療
・主にステロイド薬が使われる
・目的:頭痛、吐き気、意識障害などの症状を軽くする
3.てんかん発作に対する薬物療法
・脳腫瘍が原因で起こるてんかん発作を予防・コントロールする治療
・抗てんかん薬を用いて、発作の回数や強さを抑える
・発作がない場合でも、予防的に使われることがある
これらの薬物療法は、病気を直接治す治療だけでなく、生活の質を保つためにも重要な役割を担っています。症状や治療経過に応じて、医師が慎重に調整しながら行われます。
放射線治療(定位放射線・全脳照射など)
脳腫瘍や脳転移の治療では、放射線治療が重要な選択肢となることがあります。近年は治療技術の進歩により、病変の状態に応じた使い分けが行われています。
1.放射線治療の種類
・定位放射線治療:病変に放射線を集中的に照射し、周囲の脳への影響を抑える方法
・全脳照射:脳全体に放射線を当て、広範囲に及ぶ病変を治療する方法
2.全脳照射の位置づけ
・以前は脳転移に対する標準的な治療として広く行われていた
・認知機能低下などの影響が問題となることがあり、治療選択は変化してきている
・現在は、
〇病変が少数の場合:定位放射線治療が選ばれやすい
〇病変が多数・広範囲の場合:全脳照射が検討される
全脳照射は、治療の目的や全身状態を踏まえたうえで、必要な場合に慎重に選択される治療という位置づけです。
脳腫瘍の予防と再発防止

脳腫瘍の予防と再発防止
脳腫瘍は種類や悪性度によって経過が大きく異なり、治療後に安定した状態を保てる場合もあります。一方で、治療後も体調の変化に注意しながら生活を続けることが大切なケースもあります。
再発や体調悪化のリスクを完全になくすことは難しいものの、日常生活の工夫や適切な医療管理によって、安心して過ごせる時間を長く保つことは可能です。
ここでは、脳腫瘍と向き合いながら日常生活を送るために意識したい、次のポイントについて解説します。
- 生活習慣の見直し(食事・運動・睡眠・ストレス管理)
- 再発リスクを下げるための医療管理(定期検診・経過観察)
- 家族や周囲のサポートで安心した日常を送る
順に見ていきましょう。
生活習慣の見直し(食事・運動・睡眠・ストレス管理)
脳腫瘍を確実に予防できる方法は、現時点では分かっていません。それでも、生活習慣を整えることは、体調を安定させ、将来のリスクをできるだけ抑えるために大切です。
1.食事の基本
・特定の食品で予防できるわけではなく、栄養バランスのよい食事が基本
・偏りを避け、体調に合わせて量や内容を調整する
・コーヒーなどの嗜好品については、脳腫瘍との関連が研究されているものの、予防効果が確立しているわけではない。そのため、嗜好品は健康効果を期待しすぎず、日常生活の範囲で適量を心がける姿勢が大切
2.運動と活動量
・体力や症状に合わせて、無理のない範囲で体を動かす
・軽い運動は、体力維持や気分転換に役立つ
・ふらつき等がある場合は安全を優先する
3.睡眠とストレス
・規則正しい睡眠は体調管理の基本
・不安や疲れは一人で抱え込まず、周囲や医療者に相談する
・無理をせず、休息を大切にする
生活習慣の見直しは制限ではなく、今の体に合った整え方を続けることが大切です。
再発リスクを下げるための医療管理(定期検診・経過観察)
脳腫瘍の治療後は、定期的に通院して経過をみることが大切です。再発や新たな変化を早く見つけるために、次のようなポイントを押さえましょう。
1.定期的な画像検査で経過観察
・治療後は、CTやMRIなどの頭部画像診断を定期的に受けることが推奨されています。
・再発の可能性が高い場合は、検査の頻度が高くなることがあります。
・自覚症状がない場合でも検査を継続することで、早期に変化を捉えやすくなります。
2.症状の変化を見逃さない
・日常生活で気になる症状(頭痛の変化、しびれ、けいれんなど)があれば、早めに医療機関に相談しましょう。
・症状の小さな変化でも、主治医と共有することが適切な検査や対応につながります。
脳腫瘍は種類や状態によって経過が異なるため、医師と相談しながら、自分に合った検査スケジュールを続けることが大切です。
家族や周囲のサポートで安心した日常を送る
脳腫瘍の治療後は、見た目では分かりにくい症状が残ることもあります。家族や周囲が具体的に関わることで、日常生活の負担を軽くできます。
- 身体症状へのサポート
ふらつきや麻痺がある場合は、移動時の付き添いや転倒しにくい環境づくりを行います。疲れやすさがあるときは、休憩を取りやすい生活リズムを整えます。 - 高次脳機能・認知面への配慮
記憶力や注意力の低下、判断のしにくさがみられることがあります。予定や服薬はメモやカレンダーを活用し、急かさず見守る姿勢が大切です。 - けいれん・体調変化への備え
けいれん発作が起こる可能性を理解し、異変があれば医療機関へ相談できる体制を整えておきます。 - 通院・医療との連携支援
診察時に症状の変化を一緒に伝えたり、説明を補足したりすることで、適切な治療や支援につながります。
家族や周囲の具体的な関わりが、治療後の不安を減らし、安心した生活の継続を支えます。
まとめ:脳腫瘍を理解して、自分らしく生きるために
まとめ:脳腫瘍を理解して、自分らしく生きるために
脳腫瘍と診断されると、突然のことで頭が真っ白になったり、強い不安や戸惑いを感じたりする方も少なくありません。治療のこと、仕事や家庭への影響、これからの生活を考えると、気持ちが沈んでしまう日があるのも自然なことです。
脳腫瘍の治療や経過は人それぞれで、ひとりで抱え込む必要はありません。医療チームをはじめ、家族や周囲の人のサポートを受けながら、自分のペースで向き合っていくことが大切です。分からないことや不安なことは、遠慮せず相談することで、気持ちが少し軽くなることもあります。
現在は、手術・放射線治療・薬物療法などの治療が進歩し、腫瘍の種類や状態、生活状況に合わせた選択が可能になっています。治療を受けながら、日常生活や自分らしさを大切にすることも、決して特別なことではありません。
この記事が、「これからどう向き合っていけばいいか」を考える一助になれば幸いです。脳腫瘍と向き合う中でも、自分の生活や気持ちを大切にしながら、少しずつ前に進んでいけるよう、心から応援しています。
※本記事は医療専門ライターによる寄稿であり、診療行為・医師の個別見解を示すものではありません。治療に関するご不安は、必ず主治医にご相談ください。