「がん」「がん細胞」とは?基本から予防・治療の最新情報まで
がんは日本人の死因の第1位であり、多くの人々が一度は耳にしたことのある病気です。
しかし、その仕組みや原因、そして治療法については、意外と知られていない部分が多いのも事実です。本記事では、がんやがん細胞の基礎知識を分かりやすく解説していきます。
本記事は、化学工業薬品や水質管理薬品の製造販売で長年の実績を持ち、基礎研究で培った最先端の技術を幅広い産業分野に展開してきた『新日本化成ヘルスデザインラボ』が監修しています。私たちは、専門知識に基づいた信頼できる情報提供を通じて、がんに対する理解を深め、健康な未来への一歩をサポートします。
がんについて正しく理解し、治療の可能性を考えるきっかけとして、ぜひ最後までお読みください。
目次
はじめに:がんとは?基本的な仕組みと発生原因

はじめに:がんとは?基本的な仕組みと発生原因
がんという言葉は多くの人が関心を持つテーマです。しかし、一口に「がん」と言っても、その発生メカニズムや進行の仕組みは複雑で、多くの要因が絡み合っています。
本章では、がんの基本的な仕組みと、発生の原因について解説していきます。
- がんの定義と特徴
- がん細胞の増殖メカニズム
- 主な発生原因(遺伝・生活習慣・環境要因)
一つ一つ解説します。
がんの定義と特徴
がんとは、正常な細胞の遺伝子が傷つき、異常な細胞が無秩序に増殖し続ける病気です。通常、人体の細胞は一定のサイクルで分裂・増殖し、古くなった細胞は自然に死んで新しい細胞に置き換わります。しかし、がん細胞はこの仕組みが破綻し、自己増殖を続けることで腫瘍を形成します。
腫瘍には良性腫瘍と悪性腫瘍(がん)の2種類があります。良性腫瘍は成長が遅く、周囲の組織に広がることはありませんが、悪性腫瘍(がん)は急速に増殖し、他の臓器に転移する可能性があります。特に転移が進むと治療が困難になり、生命に関わるリスクが高まります。
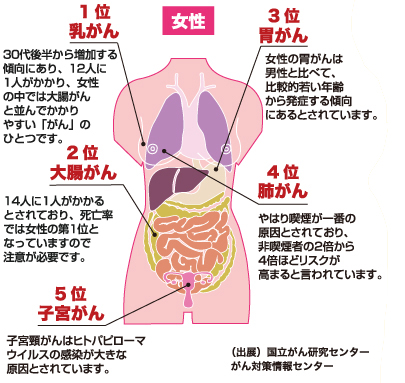
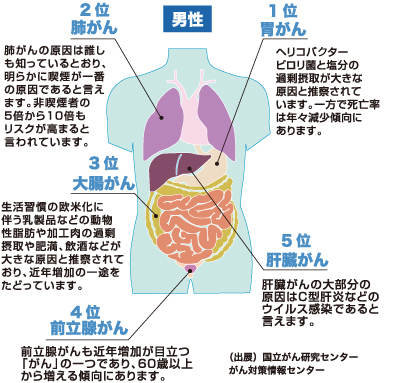
また、がんは発生する部位によって分類され、肺がん・胃がん・大腸がん・乳がんなど、多くの種類があります。それぞれのがんには特徴的な発生原因や治療法があり、早期発見と適切な治療が重要になります。
がん細胞の増殖メカニズム
がん細胞の増殖には、いくつかの特徴的なメカニズムがあります。
- 無秩序な細胞分裂
通常の細胞は、一定の周期で分裂し、役割を終えると細胞死(アポトーシス)を迎えます。しかし、がん細胞はこのアポトーシスの仕組みが壊れ、制御不能な分裂を続けます。 - 血管新生(がん細胞への栄養供給)
がん細胞は自ら血管を新たに作り出す「血管新生」という現象を引き起こします。これにより、酸素や栄養を取り込みながらさらに増殖しやすくなります。 - 転移と浸潤
悪性腫瘍の最大の特徴は、転移することです。がん細胞は血流やリンパを通じて全身に広がり、他の臓器に定着して新たながんを作ることがあります。これにより、がんの治療が難しくなります。
これらの特徴により、がん細胞は通常の細胞と異なる性質を持ち、治療が難しくなるのです。
主な発生原因(遺伝・生活習慣・環境要因)
がんの発生には、さまざまな要因が関与していますが、大きく「遺伝的要因」「生活習慣」「環境要因」の3つに分類されます。
- 遺伝的要因
がんの中には、家系内で発症リスクが高いものがあります。例えば、乳がんや大腸がんの一部は特定の遺伝子変異が関係していることがわかっています。ただし、遺伝的要因が直接がんを引き起こすわけではなく、生活習慣や環境要因と組み合わさることでリスクが高まると考えられています。
- 生活習慣
日常の生活習慣ががんの発症リスクを左右することが明らかになっています。
・喫煙:肺がんをはじめ、多くのがんのリスクを高める最大の要因の一つ
・食生活:加工食品・脂肪の多い食事は大腸がんなどのリスクを上げる一方、野菜・果物の摂取は予防効果が期待できる
・飲酒:過度のアルコール摂取は、肝臓がん・食道がんなどのリスクを高める
・運動不足:適度な運動はがんの予防に役立つとされる
・ストレス管理:慢性的なストレスは免疫機能を低下させ、がんリスクを高める可能性がある
- 環境要因
外部環境の影響もがんの発生に関与します。
・大気汚染:PM2.5や排気ガスに含まれる有害物質が肺がんの原因となる
・紫外線:皮膚がんの主な原因の一つ
・化学物質:特定の工場や職場環境における有害物質の曝露がリスクを高める
・ウイルス感染:例えば、ヒトパピローマウイルス(HPV)は子宮頸がん、ヘリコバクター・ピロリ菌は胃がんの原因となることが知られている
がんの診断と治療法

がんの診断と治療法
がんは早期に発見し、適切な治療を行うことで予後が大きく変わる病気です。現代の医療では、さまざまな診断技術や治療法が進化しており、がんの種類や進行度に応じた最適なアプローチが選択されています。
本章では、がんの診断方法や治療法、そして今後の治療の可能性について詳しく解説します。
- 早期発見の重要性(画像診断・腫瘍マーカー検査など)
- 主な治療法(手術・放射線・化学療法・免疫療法など)
- 先進医療と研究の進展
それぞれ解説していきます。
早期発見の重要性(画像診断・腫瘍マーカー検査など)
がん治療において最も重要なのは早期発見です。がんが進行する前に発見できれば、治療の選択肢が増え、治癒の可能性も高まります。
- 画像診断
がんの発見には、以下のような画像診断技術が用いられます。
・X線(レントゲン):主に肺がんの発見に利用されるが、詳細な診断には向かない。
・CT(コンピュータ断層撮影):がんの大きさや広がりを確認するのに有効。肺がんや大腸がんの診断に使われる。
・MRI(磁気共鳴画像診断):脳腫瘍や乳がんなど、より詳細な画像を取得できる。
・PET(陽電子放射断層撮影):がん細胞の活発な代謝を利用して検出する。転移がんの診断にも使われる。
- 腫瘍マーカー検査
血液中の特定の物質を測定し、がんの有無を判定する検査です。ただし、がん以外の原因でも数値が変動するため、単独での診断には使えません。
・CEA(癌胎児性抗原):大腸がんや肺がんなどで上昇
・AFP(α-フェトプロテイン):肝細胞がんの指標
・PSA(前立腺特異抗原):前立腺がんのスクリーニングに用いられる
- 生検(組織検査)
画像診断や腫瘍マーカー検査でがんが疑われた場合、生検を行い、実際の組織を採取して確定診断を行います。細胞レベルでがんの種類を特定できるため、非常に重要な検査です。
がんの早期発見には、定期的な健康診断や検診が不可欠です。特に家族歴がある方やリスク要因を持つ方は、積極的に検査を受けることが推奨されます。
主な治療法(手術・放射線・化学療法・免疫療法など)
がんの治療法はがんの種類・進行度・患者の健康状態に応じて選択されます。現在、主に以下の治療法が実施されています。
- 手術療法
がんのある部位を外科的に切除する治療法です。早期がんの場合、手術のみで完治が期待できます。
・根治手術:がんを完全に取り除くことを目的とした手術
・縮小手術:進行がんで完全に切除が難しい場合、一部を切除して他の治療と併用
近年では、腹腔鏡手術やロボット支援手術(ダヴィンチ手術)など、低侵襲で回復が早い方法も増えています。
- 放射線療法
高エネルギーのX線や粒子線を用いて、がん細胞を破壊する治療法です。手術と併用することが多く、以下の種類があります。
・外部放射線療法:外部から放射線を照射
・内照射療法(密封小線源治療):がんの近くに放射線を出す物質を埋め込む
・陽子線・重粒子線治療:正常組織への影響を抑え、がん細胞に集中して照射する先進医療
- 化学療法(抗がん剤治療)
薬剤を用いてがん細胞の増殖を抑える治療法です。手術後の再発防止や、進行がんの縮小を目的とします。
・点滴や内服薬による全身治療
・副作用(吐き気・脱毛・免疫低下など)があるが、支持療法の進化により軽減が可能
最近では、がんの遺伝子変異に応じた分子標的薬の開発が進んでいます。
- 免疫療法
近年注目されている治療法で、免疫の力を利用してがんを攻撃する方法です。
・免疫チェックポイント阻害薬(オプジーボ・キイトルーダ)
・CAR-T細胞療法(特定の白血球を改変し、がんを攻撃)
免疫療法は副作用が比較的少なく、今後の発展が期待されています。
先進医療と研究の進展
医療技術の進歩により、がんの治療法も日々進化しています。
- 遺伝子治療と個別化医療
患者のがん細胞の遺伝子変異を解析し、最適な治療薬を選ぶ個別化医療(プレシジョン・メディシン)が注目されています。
・がんゲノム医療:がんの遺伝子異常を調べ、適した治療法を選択
・RNAワクチン:特定のがん細胞に対するワクチン開発が進行中
- ナノテクノロジーとドラッグデリバリー
ナノ技術を活用し、がん細胞にピンポイントで薬を届ける技術が研究されています。副作用を抑えながら、より効果的な治療が可能になります。 - 酸素ナノバブル水の可能性
がん細胞は低酸素環境で増殖しやすいため、酸素を供給することでがんの増殖を抑える研究が進んでいます。特に、酸素ナノバブル水は酸素を効率的に供給できることから、がん治療のサポートとして注目されています。
がん予防のためにできること

がん予防のためにできること
がんの発症には遺伝的な要因も関係しますが、多くの場合、生活習慣や環境要因が大きく影響するとされています。そのため、日頃の習慣を見直すことで、がんのリスクを低減することが可能です。
本章では、がん予防に役立つ「食事・生活習慣の改善」と「予防医療(ワクチン・検診の活用)」について解説します。
- 食事・生活習慣の改善
- 予防医療(ワクチン・検診の活用)
それぞれ解説していきます。
食事・生活習慣の改善
食事や生活習慣の見直しは、がん予防の基本となります。国立がん研究センターなどの調査では、適切な食生活や運動習慣を取り入れることで、がんのリスクを下げることができると報告されています。
- がん予防に良い食事とは?
バランスの取れた食事を心がけることで、がんの発症リスクを低減できます。
- 抗酸化作用のある食品を積極的に摂る
- 緑黄色野菜(トマト、にんじん、ブロッコリー)
- 果物(ブルーベリー、柑橘類、リンゴ)
- 大豆製品(豆腐、納豆、味噌)
- ファイトケミカルスープ(別名:命の野菜スープ)
- 食物繊維を多く含む食品を摂取する
- 大腸がんのリスクを下げると言われている
- 全粒穀物(玄米、オートミール)、野菜、海藻類を意識的に摂る
- 塩分・加工食品・糖分の摂取を控える
- 高塩分食品(漬物、干物、加工肉など)は胃がんのリスクを高める
- 加工肉(ソーセージ、ハム、ベーコン)は発がんリスクが指摘されている
- 適度な水分摂取も重要
- 十分な水分を摂ることで、老廃物の排出を促し、体内の健康を維持
- 禁煙と節酒を心がける
喫煙や過度な飲酒は、がんの発症リスクを高める代表的な生活習慣です。
- タバコは1本でもリスクを高める
- 喫煙は肺がん、喉頭がん、膀胱がんなど多くのがんの原因となる
- 受動喫煙でもリスクが高まるため、禁煙を推奨
- 飲酒は適量を意識する
- 過度の飲酒は肝臓がん、食道がん、乳がんのリスクを高める
- 1日あたりの飲酒量を控えめにする(日本酒1合、ビール500ml程度が目安)
- 適度な運動を取り入れる
運動は、がんのリスク低減に加えて、体重管理や免疫力向上にもつながります。
- 週150分以上の有酸素運動が推奨される
- ウォーキング、ジョギング、サイクリングなどを習慣化
- 1日30分程度の運動を目標にする
- 筋力トレーニングを取り入れる
- 筋肉量を増やすことで、代謝が向上し、健康的な体を維持
- 長時間座りすぎないように注意
- デスクワークが多い人は、こまめに立ち上がって体を動かす
- ストレス管理と質の良い睡眠
ストレスや睡眠不足は、免疫力を低下させ、がんの発症リスクを高める可能性があります。
- ストレスをため込まない
- ヨガ、瞑想、趣味の時間を持つなど、リラックスする習慣をつくる
- 質の良い睡眠を確保する
- 7時間以上の睡眠をとる
- 夜更かしを避け、規則正しい生活を心がける
予防医療(ワクチン・検診の活用)
がんのリスクを低減するには、日頃の生活習慣の改善に加えて、定期的な検診やワクチンの活用も非常に重要です。
- がん検診を定期的に受ける
がんは早期発見が治療の鍵となるため、定期的な検診を受けることが推奨されています。
- 推奨される定期検診
- 胃がん:胃カメラ(内視鏡検査)・バリウム検査(X線)
- 肺がん:胸部X線検査・CT検査
- 大腸がん:便潜血検査・大腸内視鏡検査
- 乳がん:マンモグラフィー・超音波検査(特に40歳以上の女性)
- 子宮頸がん:子宮頸部細胞診(20歳以上の女性に推奨)
各がんのリスクに応じて、適切なタイミングで検査を受けることが大切です。
- ワクチンの活用
一部のがんはウイルス感染が原因で発症することがわかっています。そのため、予防接種を受けることでリスクを下げることができます。
- ヒトパピローマウイルス(HPV)ワクチン
- 子宮頸がんの主な原因であるHPV感染を防ぐワクチン
- 9歳~26歳の女性に接種が推奨されている(それ以上でも接種可能)
- B型肝炎ワクチン
- B型肝炎ウイルス(HBV)は肝臓がんの原因となる
- 小児期のワクチン接種により感染リスクを大幅に低減
まとめ

まとめ
がんは、多くの人にとって身近でありながら、不安を感じやすい病気のひとつです。しかし、早期発見や適切な治療、そして日々の生活習慣の見直しによって、がんのリスクを減らし、より前向きに向き合うことができます。
本記事では、がんの基本的な仕組みや診断・治療法、予防のためにできることを解説しました。食事や生活習慣の改善、定期的ながん検診の受診、ワクチンの活用など、できることを一つずつ取り入れることが大切です。また、無理のない範囲で、運動やストレス管理を行い、自分の体と心を大切にすることも予防につながります。
さらに、がんの治療を支える新しい選択肢も増えています。近年の研究では、がん細胞の低酸素環境を改善することが、治療をサポートする可能性があることが分かってきました。その中でも、酸素を効率よく供給できる「酸素ナノバブル水」は、多くの研究で注目されています。
がんの治療や予防は、日々研究が進み、新しい可能性が広がっています。無理をせず、自分に合った方法を見つけながら、一歩ずつ前に進んでいきましょう。あなたや大切な人の健康を守るために、できることから少しずつ取り入れてみてください。