お子さまが小児がんと診断されたら——親がまず知っておきたい基礎知識
お子さまが「がんかもしれない」と告げられたとき、多くの親御さんが混乱し、不安でいっぱいになることでしょう。小児がんは決して珍しい病気ではありませんが、突然の宣告に「どう受け止めればいいのか」「どんな治療があるのか」「何をしてあげられるのか」と戸惑う方が少なくありません。
なかには、「自分に何か原因があったのでは」と感じる方もいるかもしれません。けれど、小児がんの多くは、誰にも責任のない偶発的なものであり、親御さんが自分を責める必要はありません。
本記事では、小児がんの基本的な種類や原因、症状、治療法、そして再発予防やご家庭でできるサポートまで、親として知っておきたい情報をできるだけわかりやすくまとめました。
お子さまの命と成長を支えるために、今なにができるのか。まずは正しい知識を持つことから、一歩ずつ始めていきましょう。
目次
はじめに:小児がんとは?

はじめに:小児がんとは?
小児がんとは、15歳未満の子どもに発症する悪性腫瘍の総称です。がんと聞くと、大人に多い病気というイメージがあるかもしれませんが、子どもにも特有のがんがあります。
ここではまず、小児がんにはどのような種類があるのか、そして日本ではどれくらいの子どもたちが小児がんと向き合っているのかを見ていきましょう。
- 小児がんの基本情報(発生部位・種類)
- 日本における小児がんの罹患率と死亡率
一つ一つ見ていきましょう。
小児がんの基本情報(発生部位・種類)
小児がんは、発生する部位や性質によっていくつかの種類に分類されます。代表的なものには以下のような疾患があります。
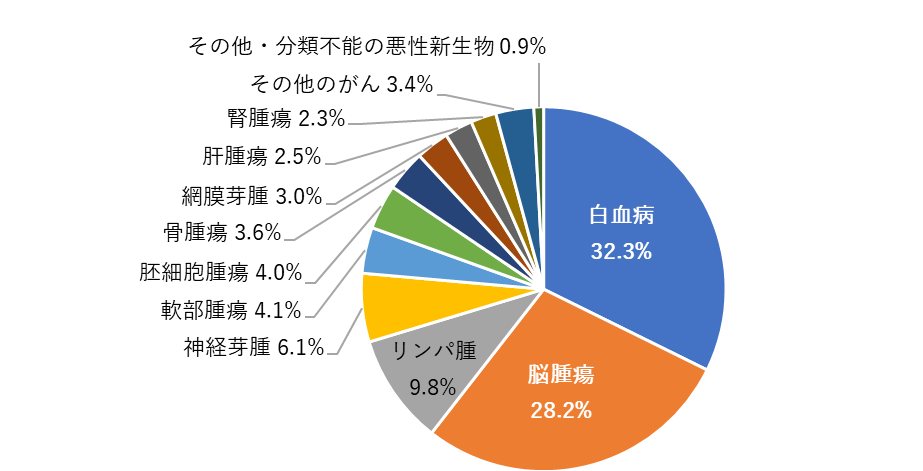
- 白血病:血液のがんで、小児がん全体の約30〜40%を占めます。
- 脳腫瘍:頭蓋内に発生する腫瘍の総称で、症状がわかりにくいこともあります。
- 神経芽腫:乳幼児に多くみられる神経のがん。副腎や神経節にできやすいのが特徴です。
- 悪性リンパ腫:リンパ系にできるがんで、非ホジキンリンパ腫・ホジキンリンパ腫があります。
- 腎腫瘍(ウィルムス腫瘍など):腎臓にできるがんで、腹部のしこりから発見されることが多いです。
- 骨肉腫・ユーイング肉腫:骨や軟部組織に発生するがんで、思春期に発症が多くみられます。
小児がんは発見が遅れやすい一方で、治療に対する反応が良いケースも多く、早期の診断と適切な治療により高い治癒率が期待されます。
日本における小児がんの罹患率と死亡率
小児がんの発症者数はその年齢や疾患によって状況が異なっています。
1.罹患率(新たに診断される人の数)
- 日本では、0~14歳において、年間約2,500人が小児がんと診断されています。
- 人口10万人あたりの罹患率は約12.3件(2009〜2011年時点)で、これは年間で約2,100例に相当します。
- 年齢別では、0〜4歳で最も多く発症し、その次に10〜14歳、その次に5〜9歳の発症率となっています。
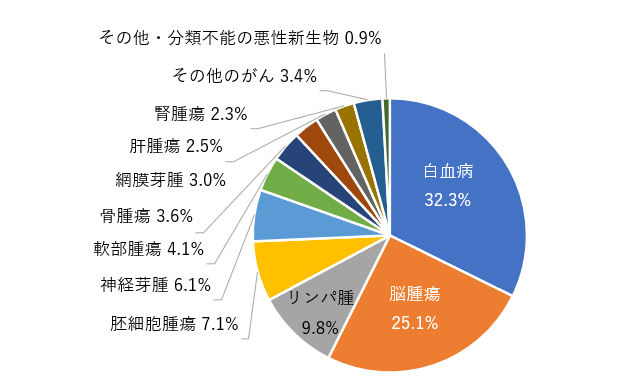
参照:がん情報サービス「小児がんの患者数(がん統計)」
2.死亡率
- 0〜14歳の子どもの死因のうち、悪性新生物(がん)は全体のおよそ10%を占めています。
- 年齢階層別では、1~4歳では約10%、5〜9歳では約25%、10〜14歳では約17%がんが死因となる重要な疾患です。
- つまり、お子さまの死因のうち4人に1人(5〜9歳)、およそ6人に1人(10〜14歳)ががんで命を落とすという現実があり、小児がんは重大な疾患であることがわかります。
小児がんの原因とリスク要因

小児がんの原因とリスク要因
小児がんは成人のがんと異なり、生活習慣や年齢を重ねることによって発症するものではなく、発症の仕組みがまだ完全には解明されていない側面もあります。しかし、近年の研究により、ある程度の要因や背景が明らかになってきました。
ここでは、特に注目されている遺伝的な要因や環境との関わり、家族歴との関係について整理してご紹介します。
- 遺伝子変異や染色体異常の影響
- 環境要因(放射線・薬剤・親の生活習慣など)
- 家族歴と遺伝的な体質
それぞれ解説していきます。
遺伝子変異や染色体異常の影響
小児がんの大きな要因の一つとして考えられているのが、遺伝子レベルの変化です。これは生活習慣によって後天的に生じるものというよりも、胎児期や出生時点ですでに存在する異常(先天的要因)であることが多いとされています。
たとえば、白血病や神経芽腫、網膜芽腫などでは、特定の染色体異常やがん抑制遺伝子の変異が発症と関連していることが確認されています。一部には、がんを発症しやすい体質(がん素因症候群)をもつお子さんもおり、生まれつき複数のがんにかかりやすい傾向が見られる場合もあります。
とはいえ、これらの遺伝子変異は親から直接受け継がれるとは限らず、自然発生的に起こる場合も多いため、「親のせい」と考える必要はありません。
環境要因(放射線・薬剤・親の生活習慣など)
小児がんの中には、環境的な要因との関連が示唆されているものもあります。たとえば:
- 胎児期や出生後の放射線被ばく(がん治療歴のある親の影響を含む)
- 妊娠中の一部の薬剤への曝露(例:免疫抑制薬や抗がん剤など)
- 親の喫煙や有機溶剤などの職業的曝露
ただし、これらの環境要因が直接的な「原因」となるケースはまれであり、何らかの素因と複雑に絡み合って影響すると考えられています。
また、食品添加物や電磁波など日常的な不安に関しては、現時点では明確な科学的根拠はありません。
家族歴と遺伝的な体質
がんは基本的に「遺伝病」ではありませんが、ごく一部の小児がんは家族性に関連していることが知られています。たとえば、網膜芽腫やLi-Fraumeni症候群、ファンコニ貧血など、遺伝的な病気を背景に持つ子どもでは、がんのリスクが高まることがあります。
また、親や兄弟に小児がん経験者がいる場合、若干リスクが高まるという報告もありますが、一般的にその頻度は非常に低く、遺伝的な体質だけで発症が決まるわけではありません。
多くの小児がんは「偶発的」に起こるものであり、「何かをしてしまったから発症した」と親御さんが自分を責める必要はありません。
小児がんの症状と早期発見の重要性

小児がんの症状と早期発見の重要性
小児がんは、大人のような「がん特有の症状」がはっきり出ないことも多く、風邪や体調不良と見分けがつきにくいことがあります。また、子ども自身が体の異変をうまく言葉にできないこともあり、異変に気づけるかどうかは保護者や周囲の大人の観察力にかかっているともいえます。
ここでは、小児がんに見られやすい初期症状や進行した際のサイン、そして早期発見のために日頃から意識したいことを解説します。
- 小児がんの初期症状(発熱・貧血・しこり・腹部膨満など)
- 進行した場合の症状(痛み・歩行異常・視力障害など)
- 定期健診や保護者の気づきの重要性
一つ一つ解説していきます。
小児がんの初期症状(発熱・貧血・しこり・腹部膨満など)
初期の小児がんでは、以下のような一見「よくある不調」と見なされやすい症状が現れることがあります。
- 原因不明の発熱が続く(1週間以上下がらない)
- 顔色が悪い、貧血気味(元気がなく、すぐ疲れる)
- お腹の張りやしこりがある(衣服の上からでもわかることも)
- あざや出血が増える、治りにくい傷がある
- リンパ節の腫れ(首・わきの下・脚の付け根など)
これらは、白血病や腎腫瘍、リンパ腫などの初期に見られることがあります。ただし、すべてががんによるものとは限らないため、「なんとなく様子がいつもと違う」と感じたら、早めに小児科で相談することが大切です。
進行した場合の症状(痛み・歩行異常・視力障害など)
小児がんが進行してくると、症状がより局所的かつ深刻な形で現れることがあります。例として、
- 骨や関節の痛み、歩行異常(特に夜間に痛がる場合は注意)
- 視力の異常や眼球突出(脳腫瘍や網膜芽腫の可能性)
- けいれん・嘔吐・意識障害(中枢神経系の腫瘍が疑われる)
- 原因不明の体重減少、食欲不振
- 左右の瞳の大きさや色の違い(光を反射して白く見えるなど)
これらの症状は、神経芽腫や脳腫瘍、骨肉腫などにみられる進行のサインであり、受診の遅れが治療の選択肢を狭めてしまうことがあります。
定期健診や保護者の気づきの重要性
多くの小児がんは、乳幼児健診や学校健診で見つかることは稀です。そのため、保護者が日常の中での変化や違和感に気づけるかどうかが、早期発見の鍵を握っています。
以下のような変化があった場合は、躊躇せず医師に相談しましょう。
- いつもと様子が違う、なんとなく元気がない
- 「育ち方」や「動き方」に違和感がある
- 同じ症状が何度もぶり返す、長引いている
また、医師に相談する際は「症状がいつから、どのように出ているか」「日常生活で困っていること」などをメモしておくと、よりスムーズに診断が進みます。
小児がんの診断と検査方法

小児がんの診断と検査方法
「なんとなく元気がない」「症状が続いている」──そんな日常の違和感から受診し、小児がんの可能性が浮かんだ場合、次に必要となるのが正確な診断と病気の進行度を把握するための検査です。
ここでは、主な検査内容とその目的を見ていきましょう。
- 血液検査と画像検査(X線・超音波・CT・MRI)
- 骨髄検査・生検による確定診断
- PET検査・脊髄検査による進行度評価
上から整理していきます。
血液検査と画像検査(X線・超音波・CT・MRI)
まず行われるのが、血液検査と画像検査です。
- 血液検査:貧血や白血球数、血小板数などを確認し、血液のがん(白血病など)の兆候を見つけます。腫瘍マーカーの測定も行われることがあります。
- X線検査:胸部や骨の状態を確認し、がんによる異常陰影がないかをチェックします。
- 超音波検査(エコー):腹部や頸部のしこり、腫れの有無を非侵襲的に確認でき、幼児にも負担の少ない検査です。
- CT検査・MRI検査:体内の腫瘍の正確な大きさ・位置・周囲との関係性を把握するために行われます。特に脳腫瘍や神経芽腫などの診断に有用です。
これらの検査を通じて、「がんの疑いがあるかどうか」「どこに病変があるか」を判断します。
骨髄検査・生検による確定診断
画像検査でがんの疑いが高まった場合、確定診断のために細胞を直接採取する検査が行われます。
- 骨髄検査:主に白血病が疑われる場合に行います。骨盤などから骨髄液を採取し、異常な血球(がん細胞)が含まれていないかを調べます。
- 生検(バイオプシー):しこりや腫瘍の一部を採取し、顕微鏡で詳細に観察します。がん細胞の有無、種類、悪性度などがわかる重要な検査です。
これらの検査により、がんの種類を正確に特定し、適切な治療方針の選択が可能になります。
PET検査・脊髄検査による進行度評価
がんと診断された後は、どのくらい進行しているか(ステージ)を評価する検査も重要です。
- PET検査:がん細胞がブドウ糖を多く取り込む性質を利用し、全身のがんの広がりを調べます。再発リスクや治療効果の確認にも使われます。
- 脊髄液検査(腰椎穿刺):白血病や中枢神経に関わるがんで、脳や脊髄への転移がないかを確認するために行います。
これらの検査によって、病気の進行度や広がり方、全身状態を把握し、治療計画が立てられていきます。
小児がんの治療方法

小児がんの診断と検査方法
検査によってがんの種類と進行度が明らかになると、いよいよ治療が始まります。小児がんの治療では、子どもの発達段階やがんのタイプに応じた専門的なアプローチが求められます。
ここでは、一般的な治療の進め方について、段階ごとに解説します。
- 初期の治療(手術・化学療法)
- 進行がんの治療(造血幹細胞移植・放射線治療など)
- 最新の治療法(分子標的療法・免疫療法など)
それぞれ解説していきます。
初期の治療(手術・化学療法)
小児がんの治療は、がんの種類や進行度に応じて異なります。白血病やリンパ腫など、全身に広がるタイプのがんでは、まず化学療法(抗がん剤治療)を中心に進められます。一方、腎腫瘍や脳腫瘍、骨肉腫などの固形がんでは、手術による切除が治療の中心になることもあります。
必要に応じて、化学療法と手術を組み合わせるなど、お子さまの状態に合わせて治療法が選ばれます。
進行がんの治療(造血幹細胞移植・放射線治療など)
がんが進行している場合や、初期治療で効果が不十分な場合には、より集中的な治療が検討されます。
- 造血幹細胞移植(骨髄移植):強力な抗がん剤や放射線でがん細胞を一掃した後、健康な造血幹細胞を移植して血液を再生させる治療です。白血病や再発例などに行われます。
- 放射線治療:がん細胞に放射線を照射して破壊します。脳腫瘍や骨腫瘍の一部では手術と併用されることもありますが、小児には副作用のリスクを考慮して慎重に判断されます。
この段階では、治癒だけでなく再発予防・生活の質の維持も意識しながら、治療方針が個別に調整されていきます。
最新の治療法(分子標的療法・免疫療法など)
近年では、がん細胞の特徴だけを狙い撃ちする精密な治療が進歩しています。従来の抗がん剤に比べて、副作用を抑えながら効果が期待できる場合があります。
- 分子標的療法:がん細胞が持つ特定の遺伝子やタンパク質を標的にした薬を使い、正常細胞への影響を減らして治療します。特定の遺伝子異常がある神経芽腫などで使われます。
- 免疫療法:自分の免疫の力でがんを攻撃できるようサポートする治療です。まだ治験段階のものも多いですが、一部の小児がんで実用化が進みつつあります。
これらの新しい治療法は、再発例や標準治療が難しい症例への選択肢として期待が高まっており、専門医との相談のもとで導入されるケースがあります。
小児がんの予防と再発防止

小児がんの予防と再発防止
小児がんは、発症の多くが偶発的な遺伝子の変化によるものであり、大人のがんのように「生活習慣が原因で起こる」とは限りません。そのため、「これをすれば完全に防げる」という予防法はありませんが、再発を防ぐこと、治療後も健康を保つことには、ご家庭でできる工夫がいくつもあります。
ここでは、再発リスクを減らし、治療後も安心して生活を送るための視点を3つの切り口で紹介します。
- 環境リスクの最小化と生活習慣の見直し
- 感染症予防と免疫力の維持
- 治療後のフォローアップと長期的な見守り
それぞれ紹介していきます。
環境リスクの最小化と生活習慣の見直し
小児がんの直接的な原因は解明されていない部分も多いものの、できる限りリスクを減らす生活環境づくりは大切です。
- 室内の空気を清潔に保ち、受動喫煙や化学物質への接触を避ける
- 農薬や添加物の少ない食品を選ぶなど、過度な加工食品を避けた食生活
- 成長に合わせた適度な運動や十分な睡眠を意識する
これらは再発防止だけでなく、治療後の体力回復や心の安定にもつながる要素です。
感染症予防と免疫力の維持
小児がんの治療では免疫機能が一時的に低下することが多いため、感染症の予防がとても重要になります。
- 手洗いやうがいの習慣化
- 人混みや感染症が流行している場所への外出を控える
- ワクチン接種については主治医と相談のうえ、適切な時期と内容で実施
また、免疫力を維持するためには、バランスの取れた食事・休養・ストレスの少ない環境が欠かせません。兄弟姉妹や家族も含めた「家族全体での予防意識」が支えになります。
治療後のフォローアップと長期的な見守り
治療が終わったあとも、しばらくは定期的な検査や診察(フォローアップ)が必要になります。これは、再発の早期発見だけでなく、晩期合併症(治療による副作用の後遺症)への対応も目的としています。
- 定期的な血液検査・画像検査の受診
- 心臓・肺・腎機能などのモニタリング
- 成長や発達、心理的サポートの継続
また、思春期以降は就学・就職・妊娠・出産といったライフイベントにも影響が及ぶ場合があるため、年齢や生活の変化に応じた支援の体制も大切になります。
まとめ:小児がんと向き合うご家族・支援者の皆さまへ

まとめ:小児がんと向き合うご家族・支援者の皆さまへ
小児がんは、突然やってくる、予想もしなかった出来事です。「どうしてうちの子が…」「私がなにか悪かったのでは…」と、ご自身を責めてしまう親御さんも少なくありません。
でも、どうか忘れないでください。小児がんの多くは、誰にも責任のない、偶発的な出来事です。親のせいでも、家族のせいでもありません。
治療やサポートの過程には、不安も迷いもつきものです。それでも、正しい情報を知り、必要な支援を受けながら、一歩ずつ前に進んでいくことはできます。
小児がんの子どもたちは、決してひとりで病気と闘っているのではありません。ご家族、医療チーム、地域の支援者――多くの人の力が、子どもの命と未来を支えているのです。
どうか、ひとりで抱え込まず、必要なときには遠慮なく助けを求めてください。そして、お子さまの「今日」と「これから」を、焦らずゆっくり見守っていきましょう。
▶関連記事