悪性リンパ腫とは?|症状・診断・治療法・再発予防までわかりやすく解説
悪性リンパ腫——。医師から告げられたとき、「リンパ節が腫れていたけれど、まさか自分ががんだなんて…」「治療で体力が落ちると聞いて不安」そんな気持ちになるかもしれません。
本記事の執筆者は、大学病院でがん患者さんのケアに携わってきた医療専門ライターです。悪性リンパ腫と向き合う多くの患者さんやご家族をサポートしてきた経験があります。
悪性リンパ腫は早期発見で治療の選択肢が広がり、治療効果も高まる可能性があります。化学療法や免疫療法など、多様な治療法があり、治療後も日常生活を取り戻せることが多い病気です。
この記事では、悪性リンパ腫の症状、原因、診断、治療、再発予防までをわかりやすく解説します。ご本人はもちろんご家族にも安心して読んでいただける内容です。少しでも気持ちが軽くなり、前に進むきっかけになれば幸いです。
目次
悪性リンパ腫とは?(基本情報・種類・日本での発症状況)
悪性リンパ腫とは?(基本情報・種類・日本での発症状況)
悪性リンパ腫は、リンパ球という免疫を担う血液細胞に異常が起きることで発症する血液のがんです。種類によって進行スピードや症状は異なり、急速に進むものもあれば、ゆっくり進行するタイプもあります。
ここでは、悪性リンパ腫がどんな病気か、どのくらいの人がかかるのかといった基本的な情報を押さえていきましょう。
- 悪性リンパ腫の基本情報と主な種類
- 日本での患者数と発症の傾向
- 生存率と予後の考え方
それでは、一つずつ見ていきましょう。
悪性リンパ腫の基本情報と主な種類
悪性リンパ腫は、リンパ節や脾臓、骨髄など全身のリンパ組織に影響し、種類によって進行の速さや症状が異なります。リンパ球にはB細胞・T細胞・NK細胞があり、がん化する細胞の種類によって病型や治療方針も変わります。
悪性リンパ腫は大きく「ホジキンリンパ腫」と「非ホジキンリンパ腫」に分けられます。
- ホジキンリンパ腫
・特徴:リード・ステルンベルグ細胞がリンパ節に出現
・発症年齢:若年者(20歳代)と中年(50~60歳)にピークを有する二峰性
・治療:化学療法や放射線治療が中心
・予後:早期発見で治療効果が高く、再発率は比較的低い
- 非ホジキンリンパ腫
・特徴:B細胞やT細胞、まれにNK細胞ががん化する多様な病型
・発症年齢:中高年に多い
・進行の速いタイプ(高悪性度):症状が急速に進行、早期治療が必要
・進行の遅いタイプ(低悪性度):症状はゆっくり現れ、長期観察と段階的治療が行われる
近年では、患者さん一人ひとりの病型や状態に合わせた個別治療が行われ、治療成績も向上しています。気になることや不安がある場合は、遠慮なく主治医に相談することが大切です。
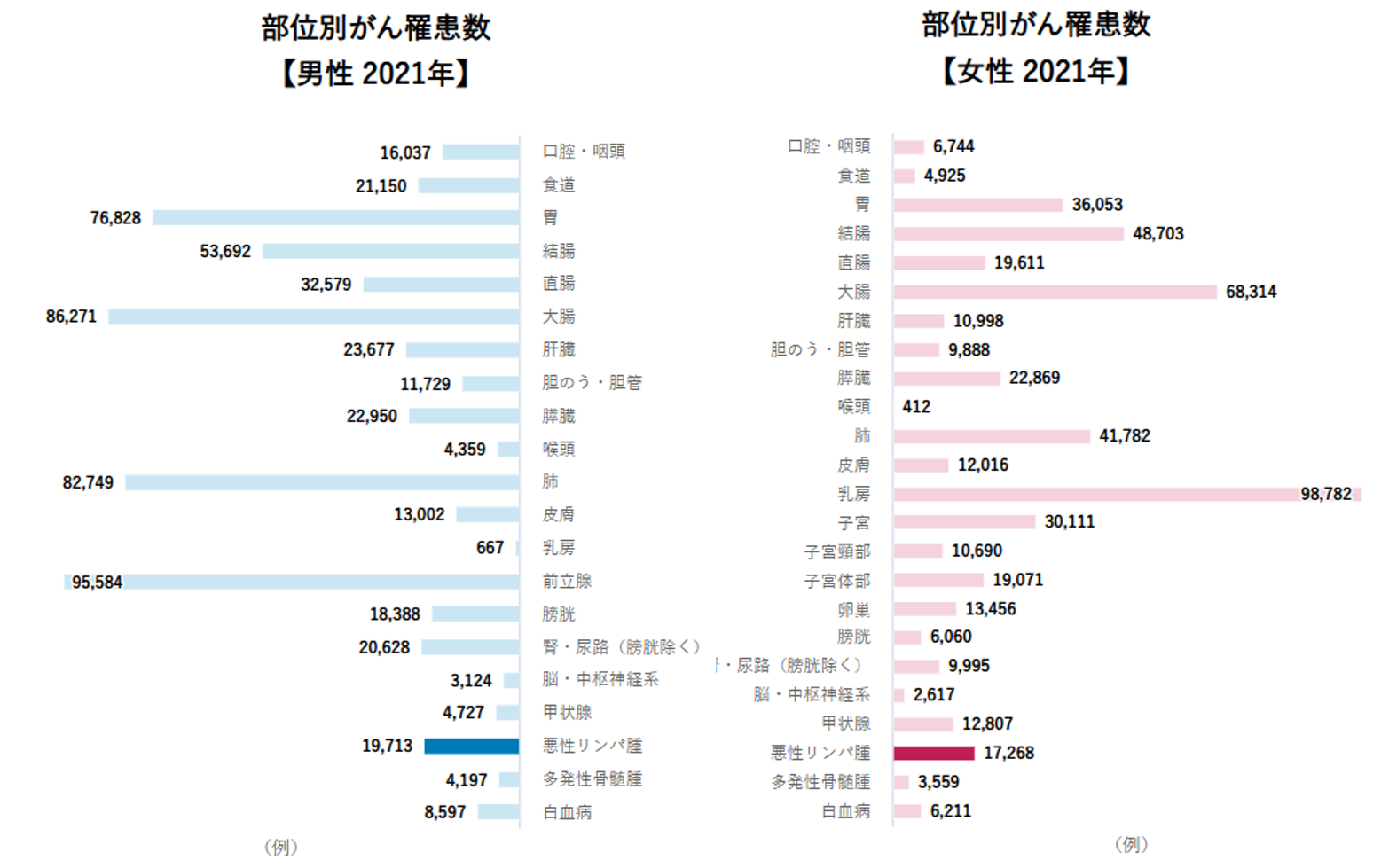
日本における悪性リンパ腫の罹患数と死亡数
日本では、悪性リンパ腫は血液のがんの中でも比較的多く見られます。ここでは、最新の統計データをもとに、日本国内での患者数や死亡数、再発リスクの特徴を整理します。
- 悪性リンパ腫全体の罹患数・死亡数・5年生存率(推計)
・罹患数(2021年):約37,000人(男性約19,700人・女性約17,200人程度で男性にやや多い)
・死亡数(2024年):約14,000人
・5年相対生存率(2009〜2011年):およそ67.5%台前後(病型・年齢差あり)
- 再発リスクと特徴(病型別の傾向)
| 病型 | 主な特徴 | 再発リスク |
| ホジキンリンパ腫 | 若年者(20代)・中年層(50〜60歳)にピーク。リード・ステルンベルグ細胞が特徴。 | 再発率は時期により変動。化学療法・放射線治療が中心。 |
| B細胞リンパ腫(非ホジキンリンパ腫) | 日本で最も多い。高悪性度では急速に進行、低悪性度では進行がゆっくり。 | 高悪性度は再発リスク高。低悪性度は段階的治療や長期観察。 |
| T細胞リンパ腫(非ホジキンリンパ腫) | 比較的まれ。病型によって進行が速い場合あり。 | 病型により異なる。個別対応の治療が多い。 |
| NK細胞リンパ腫(非ホジキンリンパ腫) | まれだが進行が比較的速いタイプ。 | 早期治療が重要。 |
最新の統計では、悪性リンパ腫は日本でも毎年多くの方が診断され、男女ともに発症が見られる病気です。近年は治療法の進歩もあり、5年相対生存率は改善傾向にあります。
発症リスクと主な要因
「なぜ悪性リンパ腫を発症したのか」と疑問に思う方は少なくありません。しかし、悪性リンパ腫の多くは、はっきりとした原因が特定できていないとされています。
悪性リンパ腫は、リンパ球の遺伝子に異常が生じることで発症しますが、その背景にはいくつかの要因が関与している可能性があると考えられています。
- 免疫機能の低下
免疫の働きが低下している状態では、悪性リンパ腫が起こりやすくなることが知られています。たとえば、臓器移植後に免疫抑制剤を使用している場合や、先天的・後天的な免疫不全がある場合などが挙げられます。
免疫は、体内で異常な細胞が増えるのを抑える重要な役割を担っています。その働きが弱まることで、リンパ球の異常な増殖を抑えきれなくなる可能性があります。
- ウイルス感染
一部の悪性リンパ腫では、ウイルス感染が発症に関与していることが分かっています。代表的なものとして、以下のウイルスが知られています。
・HTLV-1(ヒトT細胞白血病ウイルス1型):成人T細胞白血病の原因。感染経路は母子感染、輸血、性的接触など。
・EBV(エプスタイン・バーウイルス):リンパ系の細胞に感染し、リンパ腫や一部白血病に関与。唾液や血液を介して感染。
これらのウイルスに感染したすべての人が悪性リンパ腫を発症するわけではありませんが、特定のタイプのリンパ腫では、発症の背景要因の一つと考えられています。
悪性リンパ腫の症状と早期発見の重要性

悪性リンパ腫の症状と早期発見の重要性
悪性リンパ腫は、初期の段階では自覚症状が乏しいこともある病気です。「首にしこりがある気がする」「なんとなく体がだるい」といった、日常の中で見過ごしてしまいがちな変化が、最初のサインである場合もあります。
ここでは、悪性リンパ腫に見られる症状や、早期発見の大切さについて、次の3つの視点から解説していきます。
- 初期症状で気づくポイント(リンパ節の腫れ・発熱・寝汗など)
- 進行した場合に現れる症状
- 受診の目安と早期発見のメリット
それぞれについて、順に見ていきましょう。
初期症状で気づくポイント(リンパ節の腫れ・発熱・寝汗など)
悪性リンパ腫は、初期には症状が軽く、気づきにくいことがあります。「しこりがある気がする」「なんとなくだるい」といった変化も、体内で異常が起きているサインの可能性があります。
1.よく見られる初期症状
・リンパ節の腫れ
首・わきの下・足の付け根などに、痛みのないしこりが現れることがあります。
・発熱
原因がはっきりしない微熱や発熱が続くことがあります。
・寝汗(盗汗)
夜中に大量の汗をかくことがあります。
・だるさ・疲労感
休んでも疲れが取れない状態が続くことがあります。
・体重減少
食事量に変化がないのに体重が減ることがあります。
2.タイプによる症状の違い
・進行の速いタイプ:症状が比較的短期間で現れやすい
・進行のゆっくりしたタイプ:症状が少なく、しこりだけが長く続くこともある
これらの症状は他の病気でも見られることがありますが、しこりが長く続く、原因不明の発熱や寝汗が続く場合は、早めに医療機関を受診することが大切です。
進行した場合に現れる症状
悪性リンパ腫が進行すると、リンパ節の腫れが広がったり、全身にさまざまな症状が現れたりすることがあります。症状の出方は、リンパ腫のタイプや進行の程度によって異なります。
1.進行時に見られる主な症状
・リンパ節の腫れの増大・広がり
首だけでなく、胸やお腹の中など、体の深い部分のリンパ節が腫れることがあります。
・全身症状の悪化
発熱や強い寝汗、体重減少などが続くことがあります。
・臓器への影響による症状
リンパ腫が臓器に広がることで、
〇お腹の張りや痛み
〇息切れや呼吸困難
などの症状が現れることがあります。
これらの症状が見られる場合は、病気が進行している可能性もあるため、早めに医療機関を受診することが重要です。
定期受診の重要性
悪性リンパ腫は、初期には自覚症状がほとんどないことも多く、リンパ節の腫れやだるさ、微熱などがあっても、風邪や疲労と見分けがつきにくい場合があります。だからこそ、医師の診察や検査を通じて、早い段階で異常に気づくことが重要です。
早期発見・診断のために行われる主な検査
・診察・触診:首やわきの下、足の付け根などのリンパ節の腫れを確認
・血液検査:血液の状態を調べ、全身の異常の有無を確認
・画像検査:CT検査などで、体の深い部分のリンパ節や臓器の状態を確認
・リンパ節生検(病理検査):リンパ節などの組織を採取し、悪性リンパ腫かどうかを確定診断
定期的な受診や検査は、早期発見や適切な治療につながります。
悪性リンパ腫の診断と検査方法
悪性リンパ腫の診断と検査方法
悪性リンパ腫では、症状や診察だけで診断を確定することはできず、複数の検査を組み合わせて正確に評価することが重要です。検査によって、悪性リンパ腫かどうかだけでなく、タイプや進行の程度、治療方針を判断するための情報が得られます。
ここでは、悪性リンパ腫の診断や病状の把握に用いられる主な検査について、次の4つのポイントに分けて解説します。
- 血液検査でわかること
- リンパ節生検・病理検査による確定診断
- 画像検査(CT・PET検査など)
- 病期(ステージ)と悪性度の評価
順に見ていきましょう。
血液検査でわかること
悪性リンパ腫の診断で最初に行われる基本的な検査が、血液検査(採血)です。血液の状態を調べることで、体に起きている変化や、悪性リンパ腫が疑われるかどうかの手がかりを得ます。
血液検査で確認する主な項目
・白血球・赤血球・血小板の数
病気の影響により、これらの数値に異常が見られることがあります。
・肝臓や腎臓の機能
全身の状態や、治療を行う上での体のコンディションを確認します。
・LDH(乳酸脱水素酵素)やsIL-2R
悪性リンパ腫で高値を示すことがあり、病状や経過をみる参考になります。
血液検査は負担が少なく、診断や経過観察に役立つ重要な検査ですが、血液検査だけで確定診断はできません。確定には、リンパ節生検などの病理検査が必要となります。
リンパ節生検・病理検査による確定診断
悪性リンパ腫の診断では、血液検査や画像検査だけでは確定できず、リンパ節生検と病理検査が不可欠です。腫れているリンパ節などの組織を採取し、病理検査で詳しく調べることで確定診断を行います。
- リンパ節生検で分かること
・悪性リンパ腫かどうかの確定診断
・ホジキンリンパ腫・非ホジキンリンパ腫などの種類の判定
・病気の性質や悪性度の評価
- 検査の流れと痛み
・腫れているリンパ節を手術または針で採取
・局所麻酔や全身麻酔を行うため、検査中の強い痛みはほとんどない
・検査後に軽い痛みや腫れを感じることがありますが、多くは数日で落ち着く
・結果が出るまでに時間がかかる場合がある
- 検査の目的
・正確な診断と治療方針の決定
・治療計画や予後の判断
リンパ節生検は不安に感じやすい検査ですが、悪性リンパ腫の診断に欠かせない重要な検査です。不安がある場合は、事前に医師に相談しましょう。
画像検査(CT・PET検査など)
悪性リンパ腫の診断や病期の評価では、画像検査による全身の確認が重要です。リンパ腫が体のどこに広がっているかを調べるために行われます。
1.主に行われる画像検査
・CT検査:首・胸・お腹などのリンパ節の腫れや、臓器への広がりを確認します。
・PET検査(PET-CT):がん細胞の活動性を調べ、病変の広がりや治療効果の判定に役立ちます。
2.画像検査で分かること
・リンパ節の腫れの部位や範囲
・肝臓・脾臓など、リンパ節以外の臓器への広がり
・病期(ステージ)の評価
画像検査は、悪性リンパ腫の広がりを把握し、治療方針を決めるために欠かせない検査です。
病期(ステージ)と悪性度の評価
悪性リンパ腫では、診断後に病気の広がり(病期・ステージ)と進行の速さ(悪性度)を評価することが、治療方針を決めるうえで重要です。現在は、Ann Arbor分類を基にしたLugano(ルガーノ)分類が広く用いられています。
1.病期(ステージ)の考え方
Lugano分類では、リンパ腫が体のどこまで広がっているかによって、次のように分類されます。
・Ⅰ期:1つのリンパ節領域、または1つのリンパ節外臓器に限局
・Ⅱ期:横隔膜の同じ側にある複数のリンパ節に広がっている
・Ⅲ期:横隔膜の上下両側のリンパ節に広がっている
・Ⅳ期:骨髄や肝臓、肺など、リンパ節以外の臓器に広がっている
これらは、主にCT検査やPET検査の結果をもとに判断されます。ステージの数字が大きいほど病気の広がりは大きくなりますが、必ずしも「治りにくい」ことを意味するわけではありません。
2.悪性度(進行の速さ)の評価
悪性リンパ腫は、病理検査の結果から進行がゆっくりなタイプ(低悪性度)と、進行が速いタイプ(中〜高悪性度)に分けられます。病期(ステージ)と悪性度を総合的に評価することで、治療の必要性や治療方法が決定されます。
悪性リンパ腫の治療方法

悪性リンパ腫の治療方法
悪性リンパ腫と診断されると、「どんな治療があるのか」「治療を乗り切れるか」と不安になります。治療は、リンパ腫の種類や進行度、体の状態や希望に合わせて選ばれます。
ここでは、主な治療の選択肢と流れを簡単にまとめます。
- 薬物療法(化学療法・分子標的薬・免疫療法)
- 放射線治療
- 造血幹細胞移植の流れと種類|再発リスクに備える治療法
- 治療中の生活とサポート(入院・通院の注意点、支援体制)
それぞれの治療について、順に解説していきます。
薬物療法(化学療法・分子標的薬・免疫療法)
悪性リンパ腫の治療の中心は薬物療法です。抗がん剤や分子標的薬、免疫療法を組み合わせてがん細胞の増殖を抑えます。治療法はリンパ腫の種類や進行度、体の状態に応じて選ばれます。
1.代表的な治療法
・非ホジキンリンパ腫:CHOP療法、R‑CHOP療法、Pola‑R‑CHP療法、BR療法
・ホジキンリンパ腫:ABVD療法、A‑AVD療法
2.副作用の例
・化学療法:吐き気、脱毛、倦怠感、感染症リスク、貧血、出血傾向
・分子標的薬:発熱や血液の異常
・免疫療法:発疹や免疫による炎症反応
副作用は個人差がありますが、医療チームが管理しながら治療します。心配な症状が出たら、遠慮なく相談することが大切です。
放射線治療
悪性リンパ腫では放射線治療も治療の選択肢です。高エネルギーの放射線を照射してがん細胞を破壊したり増殖を抑えたりします。外部照射が一般的で、痛みはありません。
1.放射線治療が行われる主なケース
・限局した病変への単独治療(ゆっくり進行するタイプなど)
・薬物療法との併用で治療効果を高める場合
・症状をやわらげる緩和目的(腫れや痛みの軽減)
・造血幹細胞移植前の治療
2.主な副作用(国立がん研究センター情報)
・照射部位の皮膚や粘膜の炎症
・倦怠感や食欲低下
・白血球や血小板の減少
副作用は医療チームが管理し、症状に応じて対応します。気になる症状があれば遠慮なく相談しましょう。
造血幹細胞移植の流れと種類|再発リスクに備える治療法
悪性リンパ腫では、再発リスクが高い場合や治療効果を高めるために、造血幹細胞移植が行われます。移植には自分の細胞を使う自家移植と他人の細胞を使う同種移植がありますが、悪性リンパ腫では自家移植が適応となることが多いです。
<移植の流れ>
1.幹細胞の採取:白血球を増やす薬で血液中に出た造血幹細胞を採取し、冷凍保存
2.前処置:抗がん剤でリンパ腫細胞や古い血液細胞を減らす
3.移植:保存した造血幹細胞を点滴で体に戻す
4.回復期:血液の数値が安定するまで入院・通院で経過観察。感染予防や生活管理も大切
自家移植が中心ですが、再発した場合や、初回治療で効果が十分でない場合には、同種移植が検討されることがあります。
治療中の生活とサポート(入院・通院の注意点、支援体制)
悪性リンパ腫の治療中は、副作用や感染リスクへの対策が欠かせません。ここでは、入院中・通院中のポイントと生活リズムの工夫、サポート体制についてまとめます。
1.入院中の注意点
・副作用は我慢せず伝える
吐き気、口内炎、下痢、便秘、倦怠感などが出ることがあります。症状が出たらすぐに医師や看護師に相談しましょう。
・感染症予防を徹底する
手洗い、うがい、マスクの着用を心がけます。
・体力の維持
無理のない範囲で歩くなど軽い運動を取り入れると、回復に役立ちます。
2.通院時の注意点
・体調の変化を記録する
発熱や倦怠感などの症状をメモしておくと、診察時に正確に伝えられます。
・感染を避ける工夫
人混みを避け、マスクを着用しましょう。
3.生活リズムの工夫
・治療中は食事や睡眠のリズムが乱れやすいですが、無理に頑張らず、体調に合わせて食べ、休むことが大切です。
4.食事の注意点
・免疫力が下がるため、生ものや感染リスクの高い食品は控えます。
・食べて良いか迷ったときは、医療スタッフに相談しましょう。
5.サポート体制
・医療スタッフ:医師、看護師、薬剤師、リハビリスタッフが連携し、副作用の管理や体力回復をサポートします。
・相談窓口・ソーシャルワーカー:治療費や仕事・家庭との両立、家族サポートの相談が可能です。
・心理的サポート:心理士や患者会、支援団体を利用することで、気持ちの整理や体験談の共有ができます。
些細な症状や不安でも我慢せずに相談することが、安心して治療を続けるコツです。
再発予防と定期的な経過観察

再発予防と定期的な経過観察
悪性リンパ腫の治療が一段落したあと、多くの方が不安に思うのが、「再発しないだろうか」「再発を早く見つけるにはどうしたらいいのか」という点ではないでしょうか。悪性リンパ腫は治療後も再発の可能性があるため、薬の継続や生活習慣の工夫、そして定期的な検診でのチェックがとても重要です。
ここでは、再発予防と安心した生活のために意識したいポイントを、次の2つに分けてご紹介します。
- 再発を防ぐための治療と生活習慣
- 定期検診でチェックする項目
それぞれ解説していきます。
再発を防ぐための治療と生活習慣
悪性リンパ腫は、治療後も再発の可能性があります。再発リスクを下げ、健康な生活を維持するためには、薬の継続や生活習慣の管理が大切です。
1.薬による治療の継続
・治療後も維持療法や再発予防の薬が必要になる場合があります。
・医師の指示に従い、服薬を続けることが再発予防につながります。
2.生活習慣の工夫
・規則正しい生活:十分な睡眠と休養をとること。
・感染予防:免疫力が低下している期間は、手洗い・うがい・マスク着用、人混みを避けるなどに注意。
・体調管理:体重や体調の変化を記録し、異常があれば早めに医療スタッフに相談。
・無理のない運動:体力維持のため、軽い運動を取り入れる。
3.食事の注意
・治療後は免疫力が低下しやすいため、衛生管理に注意した食事を心がけましょう。
・生ものや加熱が不十分な食品は控えることが安全です。
・食べて良いか迷う食品は、医療スタッフに確認すると安心です。
再発予防は「薬の継続」と「生活習慣の工夫」の両方で支えられます。体調や症状の変化を見逃さず、医療チームと連携することが安心につながります。
定期検診でチェックする項目
治療が一段落しても、悪性リンパ腫は再発の可能性があります。だからこそ、定期的な検診で体の状態を確認することがとても大切です。
主なチェック項目
・血液検査:白血球や血小板などの血液の状態を見て、再発のサインや体の異常を早めに発見します。
・画像検査:CTやPETでリンパ節や臓器の変化を確認。異常がないかをチェックします。
・骨髄検査:血液に異常が出たときや再発リスクが高い場合に行い、骨髄の状態を確認します。
・体調の確認:発熱、寝汗、体重の減少、リンパ節の腫れなど、日常のちょっとした変化も医師に伝えることが大切です。
「大したことないかも」と思っても、体の変化は小さくても報告することが安心につながります。検査と日常の体調チェックを一緒に行い、医療チームと相談しながら生活することが、再発を早く見つけるコツです。
まとめ|正しい情報を知り、安心して悪性リンパ腫と向き合うために

まとめ|正しい情報を知り、安心して悪性リンパ腫と向き合うために
悪性リンパ腫と診断されると、不安や迷いで気持ちが沈むこともあるでしょう。治療や家族のこと、仕事や将来のことを考えると、どうしていいか分からなくなる日もあります。
私は看護師として、多くの患者さんに寄り添ってきました。その経験からお伝えしたいのは、一人で抱え込む必要はないということです。医療チームや家族のサポートを受けながら、自分に合ったペースで前に進めます。
治療法も進歩しており、化学療法や分子標的薬、免疫療法、放射線治療、造血幹細胞移植など、病状や体調に合わせた選択肢が広がっています。
この記事が、「次に何をすればよいか」を考えるきっかけになればうれしいです。大切なのは、自分らしい生活を意識しながら、一歩ずつ前に進むことです。悪性リンパ腫と向き合いながらも、安心して日々を過ごせるよう応援しています。
※本記事は医療専門ライターによる寄稿であり、診療行為・医師の個別見解を示すものではありません。治療に関するご不安は、必ず主治医にご相談ください。