多発性骨髄腫とは?症状・治療・再発への向き合い方をやさしく解説
「多発性骨髄腫」と診断され、不安や戸惑いを感じている方も多いのではないでしょうか。多発性骨髄腫は血液のがんの一種で、初期には症状が出にくいこともあります。
一方で、治療は長期にわたることが多く、病気と付き合いながら治療を続けていくという考え方が大切になります。近年は治療の選択肢が広がり、生活を続けながら治療を受けられる方も増えています。
執筆者は、大学病院で看護師として血液がんを含むがん患者さんのケアに携わってきた医療専門ライターです。診断直後の患者さんやご家族の「何から知ればいいのかわからない」という不安に、これまで寄り添ってきました。
この記事では、多発性骨髄腫の基礎知識から、症状・検査・治療、再発との向き合い方、日常生活のポイントまでをやさしく解説します。少しでも不安を軽くし、納得のいく選択ができるように。この記事が、そのお手伝いとなれば幸いです。
目次
はじめに:多発性骨髄腫とは?
はじめに:多発性骨髄腫とは?
多発性骨髄腫は、骨髄の中で細胞ががん化することで起こる、血液のがんの一種です。主に高齢の方に多く、初期にははっきりした症状が出にくいため、体調の変化に気づきにくいこともあります。
近年は治療法が進歩し、多発性骨髄腫は長く付き合いながら治療を続けていく病気として考えられるようになってきました。病気を正しく知ることは、これからの治療や生活を前向きに考えるための第一歩です。
ここではまず、多発性骨髄腫の基本的な特徴や、日本での状況について整理していきます。
- 多発性骨髄腫の基本情報(血液のがんの一種)
- 日本における多発性骨髄腫の罹患数と死亡率者数
一つずつ見ていきましょう。
多発性骨髄腫の基本情報(血液のがんの一種)
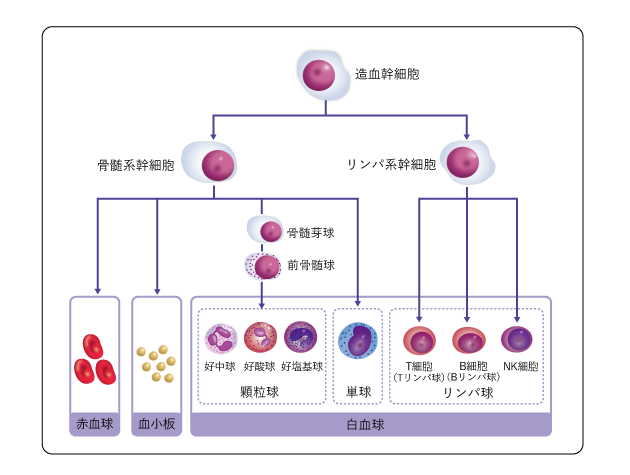
多発性骨髄腫は、骨髄の中にある「形質細胞」ががん化して増えることで起こる、血液のがんです。
骨髄は、骨の内部にある組織で、
・赤血球
・白血球
・血小板
といった血液細胞をつくる重要な臓器です。
形質細胞は、白血球の一種であるリンパ球の中のB細胞が分化してできる細胞です。分化とは、未熟な細胞が変化し、それぞれの役割を持つようになることを指します。形質細胞は、体を守るための抗体をつくる役割を担っています。
多発性骨髄腫では、この形質細胞が異常に増え、正常な働きが保たれにくくなることが特徴です。
ここで、多発性骨髄腫の特徴を整理しておきましょう。
<多発性骨髄腫の主な特徴>
・発生する場所:骨の中にある骨髄
・がん化する細胞:形質細胞(抗体をつくる免疫細胞)
・病気の性質:骨髄の複数の場所に広がることが多い(多発性)
・進行のしかた:比較的ゆっくり進行することが多く、経過観察となる場合もある
多発性骨髄腫は、白血病や悪性リンパ腫と同じ血液のがんに分類されます。進行の速さや治療の進め方には個人差がありますが、近年は治療法が進歩し、病気と向き合いながら生活を続けていくことが可能な病気として考えられています。
日本における多発性骨髄腫の罹患数と死亡者数
多発性骨髄腫は、血液のがんの一つで、日本国内でも一定数の患者がいる病気です。白血球の一種であるリンパ球のうち、B細胞から分化した形質細胞ががん化し、骨髄の中で増えることで発症します。主に高齢者に多いものの、年齢に関係なく誰にでも起こり得る病気です。
- 日本の多発性骨髄腫罹患数(新たに診断される人の数)
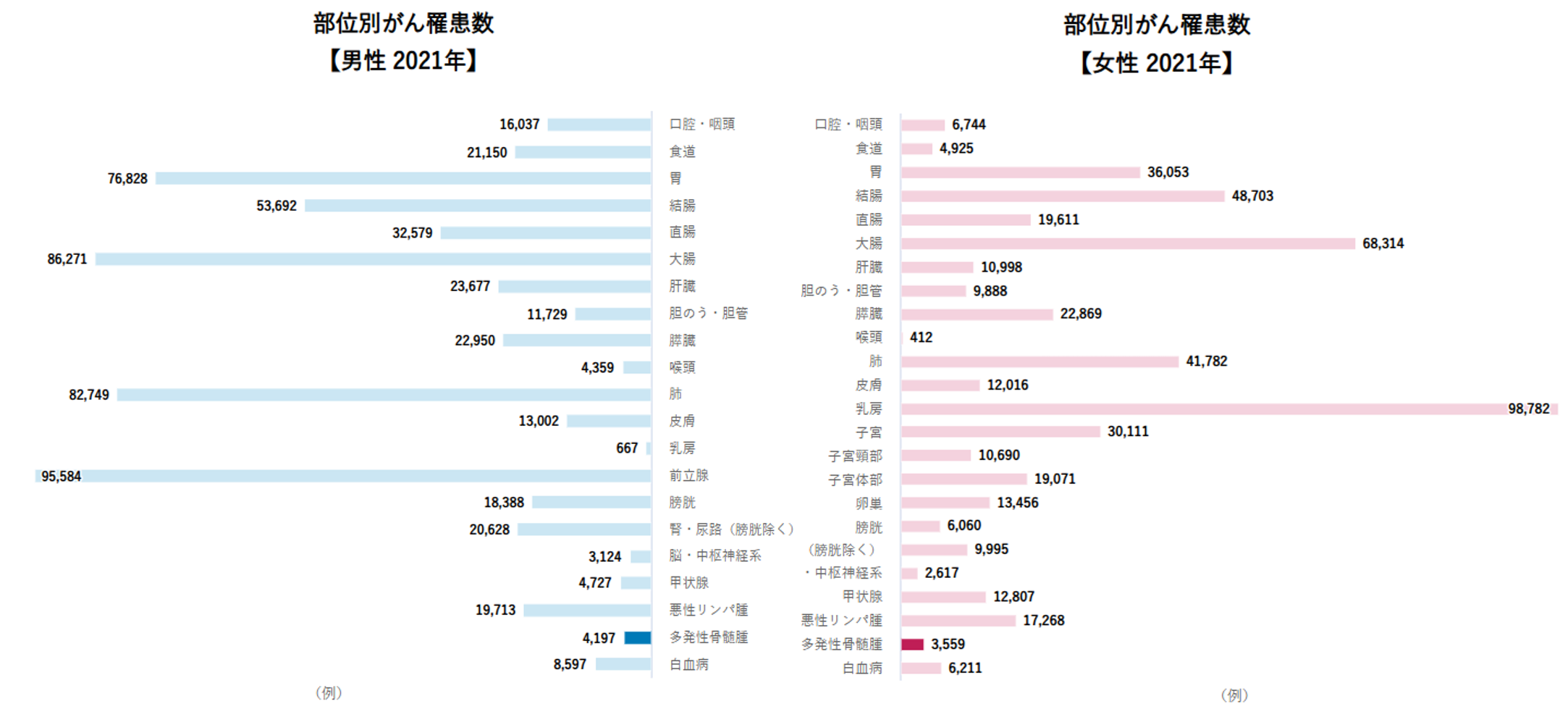
年間約7,700人が新たに多発性骨髄腫と診断されています。
・新たに診断された人(2021年):7,756例(男性 4,197例、女性 3,559例)
・罹患は年齢が高くなるほど増加し、特に高齢層で多い傾向があります
・罹患率は、やや男性が多いとされています
多発性骨髄腫は、初期には症状がはっきりしないことも多く、別の病気の検査をきっかけに見つかるケースもあります。高齢になるにつれて発症リスクが高まるため、体調の変化を見逃さないことが大切です。
- 日本の多発性骨髄腫死亡者数
多発性骨髄腫による死亡者数は、年間約4,000人以上とされています。
・死亡者数(2024年):4,243人(男性 2,222人、女性 2,021人)
・男女ともに死亡数はほぼ同程度で、性別による大きな差はありません
・5年相対生存率は42.8%(男性 41.9%、女性 43.6%)と報告されています
多発性骨髄腫は、治療法の進歩により生存率は改善してきていますが、早期から適切な治療につなげることが重要です。貧血や骨の痛み、腎機能の異常などが続く場合は、早めに医療機関で相談することが大切です。
多発性骨髄腫の原因とリスク要因

多発性骨髄腫の原因とリスク要因
多発性骨髄腫を理解し、適切に向き合っていくためには、「なぜ多発性骨髄腫が起こるのか?」という発症のしくみや、リスク要因を知っておくことが大切です。
多発性骨髄腫は、はっきりとした原因が一つに特定できる病気ではありませんが、これまでの研究から、いくつかの要因が関係していると考えられています。
ここでは、主な原因とリスク因子について見ていきましょう。
- 多発性骨髄腫の発症のしくみ
- 年齢・性別などのリスク要因
それぞれ、順に解説していきます。
多発性骨髄腫の発症のしくみ
多発性骨髄腫は、骨髄の中にある形質細胞ががん化し、異常に増殖することで起こる血液のがんです。形質細胞は本来、免疫に関わる細胞で、体の中で抗体をつくる役割を担っています。
多発性骨髄腫では、次のような流れで病気が進んでいきます。
1.形質細胞が何らかの原因でがん化する
2.がん化した形質細胞が、骨髄の中で同じ性質の細胞として増殖する
3.その結果、正常な血液細胞が作られにくくなることがある
しかし、現在のところ形質細胞がなぜがん化するのか、明確な原因は分かっていません。
年齢・性別などのリスク要因
多発性骨髄腫の発症には、年齢や性別といった要因が関係していることが分かっています。一方で、明確な生活習慣や感染症との関連は少なく、多くの場合、はっきりした原因は分かっていません。
ここでは、主なリスク要因を見ていきましょう。
1.年齢と多発性骨髄腫のリスク
・多発性骨髄腫は高齢になるほど発症しやすいがんです
・診断される人の多くは60歳以上で、特に高齢者に多く見られます
・若い世代での発症はまれとされています
このことから、加齢が大きなリスク要因の一つと考えられています。
2.性別による発症の違い
・多発性骨髄腫の発症率は、女性よりも男性にやや多い傾向があります
3.遺伝や家族歴について
・多発性骨髄腫は、明確な遺伝リスクは明らかにされていません
・家族に同じ病気の方がいても、必ずしも発症リスクが高くなるわけではないとされています
現在のところ、特定の遺伝子や家族歴が明確な原因になるとは分かっていません。
このように、多発性骨髄腫は「高齢であること」「男性であること」が主なリスク要因とされていますが、誰にでも起こり得る病気でもあります。原因がはっきりしないからこそ、体調の変化を見逃さず、必要に応じて検査を受けることが大切です。
多発性骨髄腫の症状と早期発見の重要性

多発性骨髄腫の症状と早期発見の重要性
多発性骨髄腫は、初期の段階では自覚症状がほとんどないことも多い病気です。そのため、「年齢のせいかな」「疲れているだけかも」と見過ごされ、気づいたときには病気が進行しているケースも少なくありません。
ここでは、多発性骨髄腫に見られやすい症状と、早期発見がなぜ大切なのかを整理していきます。
- 初期症状と気づきにくさ
- 進行した場合に現れやすい症状(骨の痛み・貧血・腎障害など)
- 定期検診の重要性(血液検査・尿検査・画像検査)
一つずつ解説していきます。
初期症状と気づきにくさ
多発性骨髄腫は、病気の初期にはほとんど自覚症状がありません。そのため、次のようなケースで偶然発見されることが増えています。
・健康診断や人間ドックの血液検査・尿検査で異常が見つかる
・風邪や感染症が長引くことで、精密検査につながる
初期段階では体のだるさや軽い貧血、腰や背中の違和感など、日常の疲れや年齢による変化と区別がつきにくい症状が現れることもあります。そのため、多発性骨髄腫は症状だけでは早期に見つけることが難しい病気とされています。異常を指摘された場合は、早めに精密検査を受けることが大切です。
進行した場合に現れやすい症状(骨の痛み・貧血・腎障害など)
多発性骨髄腫が進行すると、骨髄や骨、血液、腎臓などにさまざまな影響が現れます。これらの症状は病気の進行を示すサインとなるため、早めに医療機関を受診することが大切です。主な症状は、次の3つの原因に分類されます。
1.造血機能の抑制による症状
・貧血:疲れやすい、動悸、息切れなど
・感染症:白血球の減少により風邪や肺炎などにかかりやすくなる
・出血傾向:血小板減少により鼻血やあざができやすくなる
2.Mタンパクの増加による症状
・腎障害:むくみ、尿量の変化など
・免疫力の低下:感染症にかかりやすくなる
・粘稠症候群:血液が濃くなることで、頭痛・めまい・視覚障害・鼻血などが起こることがある
3.骨の破壊による症状
・骨の痛み:腰、背中、肋骨などに現れることが多い
・骨折のリスク増加:骨がもろくなる
・高カルシウム血症:だるさ、吐き気、便秘、意識のぼんやりなど
これらの症状は、病気の進行度や個人差によって現れ方が異なります。日常生活で体の変化に気づいたら、早めに医療機関で相談することが大切です。
定期検診の重要性(血液検査・尿検査・画像検査)
多発性骨髄腫は、初期にはほとんど自覚症状がないため、症状だけで判断するのは難しく、定期的な検査による早期発見が非常に重要です。
<早期発見のために行う検査例>
・血液検査:赤血球・白血球・血小板の数や、異常な免疫グロブリン(Mタンパク)の有無をチェック
・尿検査:尿中のBence-Jones蛋白を確認し、腎障害の兆候を把握
・画像検査:X線、CT、MRI、骨シンチなどで骨の状態や骨折リスクを評価
自覚症状がない場合でも、これらの検査を定期的に受けることで、多発性骨髄腫を早い段階で発見し、治療の選択肢を広げることが可能です。
多発性骨髄腫の診断と検査方法

多発性骨髄腫の診断と検査方法
多発性骨髄腫は、初期にはほとんど自覚症状がないため、早期発見が難しい血液のがんのひとつです。しかし、適切な検査を組み合わせることで、病気の有無や進行度を正確に把握できます。正確な診断は、その後の治療方針を決めるうえで非常に重要なステップとなります。
ここでは、多発性骨髄腫の検査の種類と、病期(ステージ)の分類について詳しく見ていきましょう。
- 血液検査・尿検査でわかること(M蛋白など)
- 骨髄検査と画像検査(骨髄穿刺・CT・MRIなど)
- 病期(進行度)の評価とステージ分類(ISS・R-ISS)
それぞれ、上から順に詳しく解説していきます。
血液検査・尿検査でわかること(Mタンパクなど)
多発性骨髄腫の診断で最初に行われる基本的な検査のひとつが血液検査(採血)や尿検査です。血液や尿の状態を詳しく調べることで、多発性骨髄腫の疑いを確認したり、他の病気との区別をつけたりします。
1.血球数の測定
・赤血球・白血球・血小板の数をチェックし、異常がないかを確認します。
・多発性骨髄腫では、骨髄の造血機能が抑制されることで、血球数の異常が現れることがあります。
2.異常な抗体(Mタンパク)の有無の確認
・がん化した形質細胞が作る異常な抗体(Mタンパク)の有無や量を調べます。
・Mタンパクの量や種類は、多発性骨髄腫の診断や進行度の判断にも役立ちます。
3.尿検査での確認
・尿中のBence-Jones蛋白(M蛋白の一部)が出ているかを調べ、腎臓への影響を把握します。
・腎障害の兆候がある場合は、治療方針の決定にも活用されます。
血液検査や尿検査は体への負担がほとんどなく、短時間で行えるため、多発性骨髄腫の早期発見や経過観察に欠かせない検査です。
骨髄検査と画像検査(骨髄穿刺・CT・MRIなど)
多発性骨髄腫の診断では、血液検査だけでなく、骨髄の状態や骨の損傷状況を調べることが欠かせません。ここでは、骨髄検査と画像検査で分かることや検査の流れ、目的についてご紹介します。
<骨髄検査>
1.分かること
・骨髄中の異常な形質細胞の有無
・異常細胞の割合による進行度の把握
・染色体や遺伝子異常の確認(治療方針や予後の参考に)
2.骨髄検査の流れ
・腰の骨(腸骨)から針で骨髄液や組織を採取
・局所麻酔で痛みを和らげ、採取は数分で終了
・検査後は軽い痛みや違和感が数日続く場合あり
<画像検査で分かること>
・X線・CT・MRI・骨シンチで骨の損傷や骨折リスクを確認
・病巣の広がりや骨以外への影響も評価可能
これらの検査により、多発性骨髄腫の進行度を正確に把握し、最適な治療方針を決めることができます。
病期(進行度)の評価とステージ分類(ISS・R-ISS)
多発性骨髄腫の診断後は、病気の進み具合(ステージ)を評価して、どの治療を選ぶか決めます。多発性骨髄腫では、ISS(International Staging System)や、より詳しいR-ISS(Revised-ISS)が用いられます。
ISS分類
・ステージI:比較的軽い状態。血液中のβ2ミクログロブリンが低く、アルブミンが高め
・ステージII:ステージIでもIIIでもない中間の状態
・ステージIII:病気が進んでいる状態。β2ミクログロブリンが高め
R-ISS分類
・ISSに加えて、血液中のLDH値や特定の染色体異常の情報も組み合わせて評価
・より正確に予後(治療後の見通し)を予測できる
数字が上がるほど病気の進行度が高く、治療が難しくなる場合もあります。ステージを正しく評価することで、最適な治療法の選択や予後の見通しを立てることが可能です。
多発性骨髄腫の治療方法
多発性骨髄腫の治療方法
多発性骨髄腫と診断されたあとに気になるのは、「どんな治療法があるのか」「治療でどのくらい病気をコントロールできるのか」といった点ではないでしょうか。治療は、病気の進行度や症状、年齢や体の状態、そして希望に応じて決まります。医師と相談しながら、自分に合った方法を選ぶことが大切です。
ここでは、多発性骨髄腫で行われる主な治療方法と、その流れについてわかりやすく解説します。
- 治療を始めるタイミング(経過観察となる場合も)
- 初期治療で行われる薬物療法(寛解導入療法)
- 自家造血幹細胞移植という治療選択肢
- 治療後の経過と再発への向き合い方
順に解説していきます。
治療を始めるタイミング(経過観察となる場合も)
多発性骨髄腫は、症状や臓器障害がない場合、すぐに治療を始めず経過観察となることがあります。主なケースは次の通りです。
1.MGUS(単クローン性ガンマグロブリン血症)
・症状や臓器障害はなし
・多発性骨髄腫に進行する可能性があるため、定期的な検査で経過観察
2.くすぶり型(無症候性)多発性骨髄腫
・症状や臓器障害がない段階
・診断後は、数か月おきに血液・尿・画像検査を行い、病気の進行や変化を確認
・病状が安定すれば、検査の間隔を少しずつ延ばして経過を見守る
<定期検査の内容>
・血液検査:血球数やMタンパクの変化
・尿検査:Bence-Jonesタンパクの有無
・画像検査:骨の状態や病変の進行
症状や臓器障害が出た場合には、すぐに治療を開始します。定期検査で進行を早期に把握することが、最適な治療につながります。
初期治療で行われる薬物療法(寛解導入療法)
多発性骨髄腫の治療は、まず寛解導入療法でがん化した形質細胞を減らし、症状の進行や臓器障害を防ぐことを目的に行われます。
・目的:血液中や骨髄内の異常な形質細胞をできるだけ早く減らす
・方法:複数の抗がん剤など(プロテアソーム阻害剤、免疫調節薬など)を組み合わせて使用
・生活への影響:
〇吐き気や倦怠感が起こることがある
〇感染症リスクが高まるため、外出や人との接触に注意
・サポート:医療スタッフが副作用を管理しながら治療を進める
寛解導入療法により、病気の活動を抑えつつ次の治療ステップへつなげる準備が整います。
自家造血幹細胞移植という治療選択肢
多発性骨髄腫の治療では、薬物療法で病気をコントロールしたあと、自分の造血幹細胞を使った自家造血幹細胞移植が選択肢になることがあります。移植によって血液を作る力を回復させ、長期的な寛解(病気が落ち着いた状態)を目指します。
- 造血幹細胞の採取
・目的:移植に使う自分の健康な造血幹細胞を採取して保存する
・方法:薬で血液中に幹細胞を増やしたうえで、血液を採取して幹細胞を取り出す
・特徴:採取後は凍結保存し、移植まで保管
- 移植前処置(高用量化学療法)
・目的:体内の病気の細胞をできるだけ減らし、幹細胞が定着しやすくする
・方法:高用量の抗がん剤を使用
・特徴:免疫力が低下するため入院管理が必要
- 造血幹細胞の移植
・目的:採取した自分の幹細胞を体に戻し、血液を作る力を回復
・方法:点滴で注入し、体内で定着させる
- 回復期と入院期間
・目的:移植された幹細胞が定着するのをサポート
・期間:数週間〜数か月の入院
・生活の注意点:感染症予防のため面会や外出は制限され、衛生管理や食事に注意
・退院後:免疫力はまだ低いため、定期的に血液検査や診察を受け、体調管理を行う
自家造血幹細胞移植は、多発性骨髄腫における重要な治療の一つです。入院中や退院後の生活には注意が必要ですが、医師や看護師と連携することで、安全に治療を進めることが可能です。
治療後の経過と再発への向き合い方
多発性骨髄腫は完全に治すのが難しい病気ですが、治療後の定期フォローで再発を早期に発見し、再治療で再びコントロールすることができます。
<治療後に行うこと>
1.定期検査
・血液検査:Mタンパクや血球数の変化をチェック
・尿検査:Bence-Jones蛋白の有無を確認
・画像検査:骨の状態や病変の進行を評価
2.地固め療法
・自家造血幹細胞移植後に行う追加の薬物療法
・目的:移植後に残った腫瘍細胞をさらに減らし、再発リスクを下げる
・方法:複数の抗がん剤を短期間使用
3.維持療法
・通院で低用量の薬物を長期間使用
・目的:寛解状態を長く維持し、再発を予防
・特徴:生活への制限は少なく、定期的な血液検査で投与量を調整
<日常生活でできる工夫>
・感染症予防:手洗いやマスク、混雑時の外出を控える
・栄養と休養:バランスのよい食事と十分な睡眠で体力を維持
・骨の健康:適度な運動やカルシウム・ビタミンDの摂取(※サプリメントを使用する場合は主治医に確認しましょう)
・体調変化の観察:発熱やだるさ、骨の痛みなど気になる症状は早めに医師へ相談
定期的な検査と地固め療法・維持療法を組み合わせることで、安心して日常生活を送りながら、再発や病気の進行に備えることができます。さらに、新薬や臨床試験による治療の選択肢も広がってきており、希望を持って治療に取り組むことができます。
まとめ:多発性骨髄腫を正しく知り、治療と向き合うために

まとめ:多発性骨髄腫を正しく知り、治療と向き合うために
多発性骨髄腫と診断されると、「治療はどう進むのか」「再発の可能性はどれくらいか」「日常生活は続けられるのか」といった不安が次々と浮かび、心が落ち着かない日もあるかもしれません。
私は医療現場で多くの血液がん患者さんと接してきました。だからこそ伝えたいのは、一人で抱え込む必要はないということです。医師や看護師、家族のサポートを受けながら、自分に合ったペースで治療や生活を調整できます。
現在、多発性骨髄腫では、寛解導入療法、地固め療法、自家造血幹細胞移植、維持療法などの標準的な治療に加え、新しい薬なども開発されており、治療の選択肢や治療効果の可能性が広がっています。定期的な検査と治療の継続により、再発の兆候を早期に発見し、再治療で再び病気をコントロールすることも可能です。
この記事で紹介した情報が、「次に何をすればよいか」「日常生活でどう気をつければいいか」を考えるヒントになればうれしいです。大切なのは、焦らず自分のペースで、少しずつ前に進むこと。多発性骨髄腫と向き合いながらも、自分らしい生活や気持ちを大切に過ごせるよう、心から応援しています。
※本記事は医療専門ライターによる寄稿であり、診療行為・医師の個別見解を示すものではありません。治療に関するご不安は、必ず主治医にご相談ください。