卵巣がんのすべてがわかる:原因・診断・治療・予防をわかりやすく解説
「卵巣がん」と告げられた瞬間、多くの方はこれからの治療や生活への不安で胸がいっぱいになり、どう気持ちを整理していいか分からなくなることが少なくありません。大学病院で看護師としてがん患者さんのケアに携わっていた経験を持つ本記事の執筆者は、現場でさまざまな患者さんやご家族が抱える戸惑いや葛藤に寄り添ってきました。
どうして自分が?これからどうしたらいいの?そんな思いが頭の中を巡り、途方に暮れてしまうこともあるでしょう。
卵巣がんは初期症状があいまいで気づきにくく、見つかったときには進行していることも少なくありません。けれど、決してひとりで抱え込まないでください。今は検査や治療の技術が進み、あなたとご家族の「これから」を支える力が確実に増えています。
この記事では、執筆者の看護師としての経験をもとに、卵巣がんの基本的なことから治療の選択肢、そして日々の生活の工夫まで、あなたとご家族が安心して一歩を踏み出せるようにやさしくお伝えします。
どうか少しでも気持ちが軽くなり、希望を持って前に進むための助けになれば嬉しいです。
目次
はじめに:卵巣がんとは?

はじめに:卵巣がんとは?
卵巣がんは、女性の生殖器の一つである卵巣に発生する悪性腫瘍です。卵巣は骨盤の奥に位置し、初期の段階では症状がほとんど出ないため、病気の発見が遅れることが少なくありません。そのため、見つかったときにはすでに進行しているケースも多くあります。
しかし、近年では診断技術や治療法の進歩により、卵巣がんに対してもさまざまな治療の選択肢が確立されてきています。病気を正しく理解することは、治療や今後の生活を前向きに進めるための大切な一歩です。ここではまず、卵巣がんがどのような病気なのかを知ることから始めましょう。
- 卵巣がんの基本情報(発生部位・種類)
- 日本における卵巣がんの罹患率と死亡率
一つずつ見ていきましょう。
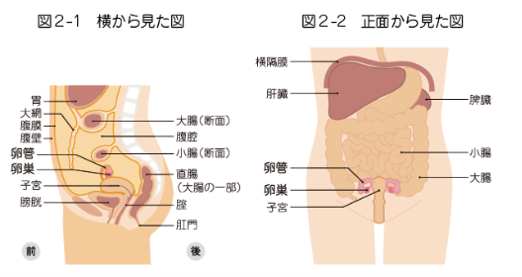
卵巣がんの基本情報(発生部位・種類)
卵巣がんは、女性の生殖器である卵巣にできる悪性腫瘍です。がんができる場所や発生する細胞の種類によって、進行のスピードや治療法、予後(治療後の経過)が異なります。ここでは主な卵巣がんの種類をご紹介します。
- 卵巣がんの発生部位・細胞の種類による分類
卵巣がんは、できる場所やもとになる細胞の種類によって、次のように分けられます。
上皮性腫瘍(じょうひせいしゅよう)
- 卵巣の表面を覆う細胞から発生
- 卵巣がんの約9割を占める、最も多いタイプ
- 漿液性、粘液性、類内膜性、明細胞性などに細分される
胚細胞腫瘍(はいさいぼうしゅよう)
- 卵子のもとになる細胞から発生
- 若い世代(10〜20代)にも見られる
- 卵黄嚢腫瘍や未分化胚細胞腫などがある
性索間質性腫瘍(せいさくかんしつせいしゅよう)
- 卵巣でホルモンをつくる細胞や組織から発生
- ホルモンの影響で月経異常や不正出血を起こすことがある
- グラニュローサ細胞腫などが含まれる
 参照:がん情報サービス『卵巣がん・卵管がん』
参照:がん情報サービス『卵巣がん・卵管がん』
- その他の特殊型卵巣腫瘍
- 転移性卵巣腫瘍:他の臓器(胃や大腸など)から卵巣に転移してできるがん
- 境界悪性腫瘍(低悪性度腫瘍):悪性腫瘍と良性腫瘍の中間にあたる性質を持ち、進行は比較的ゆるやか
このように、卵巣がんにはいくつかの種類があり、それぞれ特徴や治療法が異なります。正確な診断とがんの性質の理解が、最適な治療につながります。
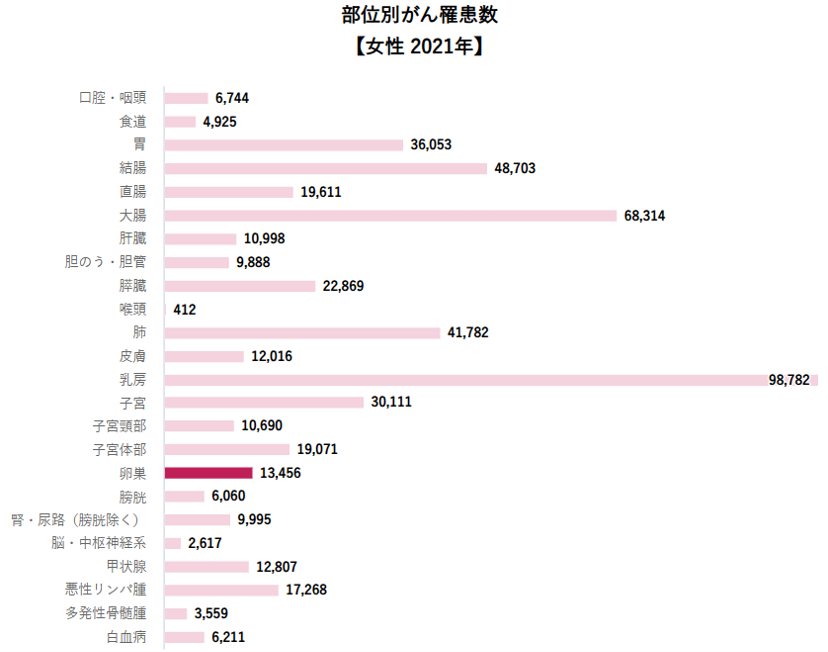
日本における卵巣がんの罹患率と死亡率
卵巣がんは、日本の女性にとって注意が必要ながんの一つです。年齢や遺伝、出産経験や排卵の回数などが関係するといわれています。閉経前後の女性に多く見られますが、若い方にも発症することがあります。はっきりとした予防法はなく、誰にでも起こり得る病気です。
- 年間の診断される人数(罹患数と罹患率)
- 日本全国で年間約13,000人が卵巣がんと診断されています
- 15歳以上のすべての年齢層で罹患率は増加しており、特に50代前半の女性で目立つ上昇傾向にあります
卵巣がんは年齢とともに発症リスクが高まりますが、遺伝的要因や排卵の回数、出産歴などの影響により、50代前後以外の世代でも発症することがあります。家族に卵巣がんや乳がんの既往がある方は、年齢に関わらず注意が必要です。
参照:がん情報サービス『卵巣』
- 年間の死亡数(死亡率)
- 卵巣がんによる死亡者数は年間約5千人に上る。
- 卵巣がんと診断された方のうち、5年後生存率は60%だが、早期に発見された場合は約90%、進行した状態で発見された場合は約30%とされている。
卵巣がんは、初期には症状がほとんど現れないことが多いため、定期的な健診や婦人科の受診で早期に発見することが非常に重要です。家族に卵巣がんや乳がんの既往がある方や、排卵や月経の異常が気になる方は、年に1回の検診を心がけましょう。
卵巣がんの原因とリスク要因
卵巣がんの原因とリスク要因
卵巣がんを正しく理解し、予防や早期発見につなげるためには、「なぜ卵巣がんになるのか?」という原因やリスク要因を知っておくことが大切です。
ここでは、特に重要な3つの要因について詳しく見ていきましょう。
- 遺伝的要因と家族歴(BRCA遺伝子変異など)
- ホルモンや生殖歴の影響(妊娠回数など)
- 生活習慣と環境要因(肥満・喫煙・食事など)
それぞれの要因について、順番に解説していきます。
遺伝的要因と家族歴(BRCA遺伝子変異など)
卵巣がんのうち約10%は遺伝的要因によるものとされています。特に「BRCA1」や「BRCA2」といった遺伝子の変異は、卵巣がんや乳がんの発症リスクを高めることが知られています。
- 遺伝子変異が卵巣がんを引き起こす理由
- BRCA(ビーアールシーエー)遺伝子は、本来「がんを防ぐ」ために働き、傷ついたDNAを修復してくれる
- 遺伝子に変化(変異)があると、この修復機能が弱まり、細胞が傷ついたまま残ってがんになりやすくなる
- BRCA1の変異がある場合:生涯で卵巣がんになる可能性は約40%
- BRCA2の変異がある場合:生涯で卵巣がんになる可能性は約20%
- 一般の女性の発症リスク(約1〜2%)に比べると、かなり高い数字
- リスクが高まるケース
- 家族に卵巣がんや乳がんの既往歴がある(特に、お母さんや姉妹など近い親族で、何人も発症しているとき)
- 若くして乳がんを発症した家族がいる
- 男性乳がんや、両側乳がんの家族歴がある
こうした遺伝的要因は自分では気づきにくいため、家族歴の確認や遺伝カウンセリングで、定期検診や予防策を早めに選ぶことが大切です。
ホルモンや生殖歴の影響(妊娠回数など)
卵巣がんは、排卵の回数やホルモンの影響によってリスクが変わります。排卵の回数が多いほど、卵巣の細胞に負担がかかり、がんが起こりやすくなると考えられています。
1.妊娠や授乳の経験
- 妊娠や授乳中は排卵が止まるため、出産経験がある女性はリスクがやや低くなる
- 出産経験がない場合や少ない場合は、リスクがやや高くなる
2.初潮・閉経の時期
- 初潮が早く、閉経が遅い場合は排卵回数が多くなり、リスクが高くなる傾向がある
3.ホルモン治療の影響
- 排卵誘発剤の長期使用や更年期のホルモン補充療法は、使い方によって卵巣がんのリスクに影響することがある
卵巣がんのリスクは完全には防げませんが、排卵の回数やホルモンの影響を理解して早めに対処することで、発症や進行のリスクを減らすことができます。
生活習慣と環境要因(肥満・喫煙・食事など)
卵巣がんは遺伝だけでなく、日々の生活習慣や環境要因によってもリスクが変わることがあります。
1.肥満・体重管理
- BMIが高いと、一部の卵巣がんのリスクがやや高まるとされている
- 適正体重を維持することが推奨
2.喫煙
- 喫煙は卵巣がんの一部のタイプのリスクを高める可能性がある
- 禁煙することでリスクを下げられることが期待
3.食事・飲酒
- 高脂肪食や偏った食生活は、リスクに影響する可能性がある
- アルコールの過剰摂取は避けることが望ましい
- 野菜や果物を中心に、バランスの良い食事を心がけることが大切
生活習慣や環境要因は自分でコントロールできる部分があります。体重管理、禁煙、バランスの良い食事などを意識することで、卵巣がんのリスクを下げる一助となります。
卵巣がんの症状と早期発見の重要性

卵巣がんの症状と早期発見の重要性
卵巣がんは、初期には症状がほとんど現れないことが多く、気づかないうちに進行してしまうことがあります。そのため、体の変化や違和感を見逃さず、早めに医療機関を受診することが非常に大切です。
ここでは、卵巣がんの症状や、早期に発見するためのポイントについて詳しく見ていきましょう。
- 卵巣がんの初期症状(腹部膨満感・腰痛・消化不良など)
- 進行した場合の症状(腹水・体重減少・呼吸困難など)
- 定期検診の重要性(超音波検査・腫瘍マーカーCA125など)
一つずつ見ていきましょう。
卵巣がんの初期症状(腹部膨満感・腰痛・消化不良など)
卵巣がんの初期には、自覚症状がほとんど現れないことが多く、気づかない場合があります。しかし、次のような変化がみられた場合には注意が必要です。
卵巣がんの初期に見られる症状
- おなかの張り(腹部膨満感):下腹部や骨盤周りの違和感や圧迫感
- 腰や背中の痛み:原因がはっきりしない腰痛や鈍い痛み
- 消化の不調:食欲の低下、少量しか食べられない、もたれやすい
- 頻尿や便秘:骨盤内の腫瘍の圧迫による排泄の変化
- 全身のだるさ(倦怠感):慢性的な疲労感やエネルギー不足
これらの症状は他の病気でも見られることがありますが、続いたり徐々に強くなる場合は、早めに医療機関を受診することが大切です。
進行した場合の症状(腹水・体重減少・呼吸困難など)
卵巣がんが進行すると、症状がよりはっきり現れることがあります。早期の段階で気づかれなかった場合でも、次のような変化が見られたら注意が必要です。
卵巣がんの進行時に見られる症状
- 腹水:おなかが大きく張り、靴下の跡がつくなどむくみのような症状
- 体重減少:食事量に関係なく体重が減っていく
- 呼吸のしづらさ(呼吸困難):腹水や腫瘍の影響で横隔膜が圧迫される場合
- おなかや骨盤の痛みの増加:鈍い痛みや圧迫感が強くなる
- 全身の疲れやだるさ:日常生活に影響するほどの倦怠感
進行した卵巣がんでは、症状がよりはっきり現れることがあります。腹水や体重減少、呼吸のしづらさなど、体や日常生活への影響が出てきた場合は、できるだけ早く医療機関で相談することが大切です。
定期検診の重要性(超音波検査・腫瘍マーカーCA125など)
卵巣がんは初期に症状がほとんどないため、症状だけで判断するのは難しく、定期的な検診による早期発見がとても重要です。
早期発見のために行う検査
- 血液検査(腫瘍マーカー CA125):血液中のCA125の数値を確認し、卵巣がんの兆候を把握
- 超音波検査(腹部・経膣):卵巣の大きさや腫瘍の有無を画像で確認
- CT・MRI検査:卵巣や周囲の臓器への広がりを詳細に確認
- 婦人科診察:腹部や骨盤のしこり、不正出血、膨満感など症状を医師がチェック
自覚症状がなくても、これらを定期的に受けることで、卵巣がんを早い段階で見つけ、より効果的な治療につなげることができます。
卵巣がんの診断と検査方法

卵巣がんの診断と検査方法
卵巣がんは早期発見が難しいがんのひとつです。しかし、適切な検査を受けることで、がんの有無や進行度を正確に把握することができます。正確な診断は、その後の治療方針を決めるうえでも非常に重要なステップです。
ここでは、卵巣がんの主な診断方法や検査の種類、病期(ステージ)の分類について詳しく見ていきましょう。
- 画像診断(超音波・CT・MRI)
- 腫瘍マーカー検査(CA125・HE4など)
- ステージ分類と進行度の評価(FIGO分類)
上から順に解説していきます。
画像診断(超音波・CT・MRI)
卵巣の状態を視覚的に確認する画像診断は、卵巣がんの検査の中でも基本かつ重要なステップです。検査自体は痛みがほとんどなく、体への負担も少ないものが多いです。
- 腹部超音波(エコー)検査
体への負担が少ない検査で、卵巣のしこりや異常な構造を確認できます。
- CT検査(コンピューター断層撮影)
卵巣や骨盤の断面画像を撮影し、腫瘍の大きさや周囲臓器への広がりを評価します。 - MRI検査(磁気共鳴画像法)
CTでは見えにくい部分や血管の状態を詳細に確認でき、腫瘍の性質を評価するのに有効です。
細胞診・腫瘍マーカー検査(CA125・HE4など)
画像診断に加えて、血液検査や細胞の分析を行うことで、卵巣がんの診断精度を高めます。
- 血液中の腫瘍マーカー検査
- CA125
卵巣がんで上昇することの多いタンパク質。特に上皮性卵巣がんの診断や経過観察の指標として用いられます。
- HE4
CA125と併用することで、卵巣がんの診断精度が向上します。閉経前後を問わず利用されることが多いマーカーです。
血液検査は採血だけなので、痛みはほとんどありません。
- 細胞診(子宮や腹水の細胞診)
- 腹水や卵巣付近の組織から細胞を採取し、がん細胞の有無を顕微鏡で確認します。
- 診断が難しい場合や、治療法を決定する際に行われることがあります。
検査時にはわずかな痛みや違和感を伴うことがありますが、短時間で終わることが多いです。
ステージ分類と進行度の評価(FIGO分類)
卵巣がんの診断後は、がんの進行度(ステージ)を評価し、最適な治療方針を決めます。卵巣がんでは「FIGO分類」が広く使われています。
FIGO分類とは?
- I期(限局期):がんが卵巣のみにとどまっている状態
- II期(骨盤内進展期):がんが骨盤内の臓器に広がっている状態
- III期(腹腔内進展期):がんが腹腔内やリンパ節に広がっている状態
- IV期(遠隔転移期):がんが腹膜外の臓器に転移している状態
数字が大きくなるほど進行が進んでいることを示しますが、ステージは病気の広がりを示す目安であり、患者さんの体の状態や症状に合わせて治療方針が決まります。
ステージの判定は、手術中の観察に加え、摘出した腫瘍や組織の病理診断、さらに腹水や腹腔洗浄液の細胞診など、複数の検査結果を組み合わせて行われます。これにより、見た目ではわからない微細な転移やがん細胞の有無まで確認することができます。
卵巣がんの治療方法

卵巣がんの治療方法
卵巣がんと診断されたあと、多くの患者さんやご家族が最も気になるのは、「どんな治療があるのか」「治る可能性はあるのか」という点ではないでしょうか。治療方法は、がんの種類や進行度(ステージ)、患者さんの全身状態に応じて異なり、医師と相談しながら最適な方法を選ぶことが大切です。
ここでは、手術療法や化学療法などの標準的な治療から、放射線療法や分子標的療法、免疫療法といった最新の治療法まで、主な選択肢を順にわかりやすく解説します。
- 手術療法(腫瘍切除・リンパ節郭清など)
- 化学療法(抗がん剤治療の種類と効果)
- 放射線療法や分子標的療法、免疫療法の現状
それぞれ順番に解説していきます。
手術療法(腫瘍切除・リンパ節郭清など)
卵巣がんの治療では、まず手術を行って腫瘍をできるだけ取り除き、同時にがんの広がり(進行度)を確認します。得られた情報をもとに、術後に行う化学療法やその他の治療方針が決まります。
早期に発見された卵巣がんでは、根治を目指した手術が可能です。主な方法は以下の通りです。
1.腫瘍切除(腫瘍減量手術)
- 卵巣や子宮、必要に応じて大網(腸や臓器を覆う“エプロンのような膜”)やリンパ節を切除します。
- がんをできるだけ取り除き、再発リスクを下げます。
- 初期がんでは、片側の卵巣と卵管だけを残す妊孕性温存手術が選ばれることもあります。
- 場合によっては、がんを全部取り切れないこともありますが、減量手術で症状を和らげ、術後の治療効果を高めます。
2.リンパ節郭清
- 転移の有無を調べる手術です。
- がんの広がりを確認し、再発リスクを下げます。
- 画像検査で転移が疑われない場合は省略されることもあります。
- 必要に応じて手術中に組織を確認して郭清を行います。
- 下肢リンパ浮腫などの副作用が起こることもあります。
手術は、がんの根治だけでなく正確な進行度判定にも不可欠です。治療後は再発予防と早期発見のために、定期的なフォローアップが重要です。
化学療法(抗がん剤治療の種類と効果)
卵巣がんの治療では、手術の前後や再発予防のために化学療法(抗がん剤治療)が行われます。治療の目的やタイミングに応じて、以下のように分類できます。
1.術前化学療法
手術で腫瘍を切除しやすくするために、手術前に抗がん剤を投与する方法です。
・腫瘍の大きさを減らして手術の負担を軽くする
・主な副作用:吐き気、脱毛、血球減少など
2.術後化学療法
手術で腫瘍を取り切った後に、残っているかもしれないがん細胞を抑えるために行う治療です。
・再発リスクを下げ、長期的な治療効果を高める
・主な副作用:疲労感、感染症のリスク、血液検査の異常など
3.維持療法
手術や術後化学療法の後に、再発を防ぐために行う長期的な治療です。
・比較的少量で継続的に投与されることが多い
・主な副作用:倦怠感、下痢、手足のしびれなど
化学療法は、がんを根治する手段というより、手術と組み合わせて再発リスクを下げる重要な治療です。副作用への対策や体調管理とあわせて、医師と相談しながら進めることが大切です。
放射線療法や分子標的療法、免疫療法の現状
卵巣がんの治療では、放射線療法や分子標的療法、免疫療法といった新しい治療法もあります。再発や進行がんに対して選択されることが多く、患者さんの状態やがんの性質に応じて使い分けられます。
1.放射線療法
- がん細胞をピンポイントで破壊する治療
- 主に局所再発や症状緩和を目的に行われる
- 副作用:皮膚の赤み、倦怠感、消化器症状など
2.分子標的療法
- がん細胞の増殖や血管新生など、特定の仕組みを狙った薬物療法
- 化学療法と併用されることもある
- 副作用:下痢、発疹、血液検査異常など
3.免疫療法
- 体の免疫機能を活用してがんを攻撃する治療
- 一部の再発・進行卵巣がんで臨床研究や治療選択肢として用いられる
- 副作用:発熱、倦怠感、自己免疫反応による炎症など
これらの治療は、単独で根治を目指すことは少なく、手術や化学療法と組み合わせて再発リスクを下げたり、症状を和らげたりすることを目的としています。
卵巣がんの予防と再発防止

卵巣がんの予防と再発防止
卵巣がんの治療を受けたあと、あるいは発症リスクが高いと指摘されたとき、気になるのが「どうすれば再発を防げるのか」「そもそも発症を予防できるのか」という点ではないでしょうか。卵巣がんは、治療後も再発の可能性があるため、生活習慣の見直しや遺伝的リスクの管理、定期的な検診が非常に重要です。
ここでは、卵巣がんを防ぐために意識したいポイントと、治療後も安心して過ごすための再発予防策をご紹介します。
- 遺伝子検査とリスク管理(高リスク群の対応)
- 生活習慣の見直し(食事・運動・禁煙)
- 定期検診と早期発見の継続
それぞれ解説していきます。
遺伝子検査・リスク管理と定期健診
卵巣がんには、遺伝の影響で発症リスクが高い人がいます。特に家族に卵巣や乳がんの経験がある場合は注意が必要です。自分のリスクを把握することで、早期発見や予防の方法を選ぶことができます。
1.遺伝子検査でリスクを把握
・BRCA1/2などの遺伝子に変化があるかを調べます。
・家族に卵巣がんや乳がんの人がいる場合は、検査を受けると安心です。
2.高リスクの場合の定期健診
・超音波検査(経膣超音波):卵巣や卵管の腫瘤や異常を確認します。
・血液検査(CA125などの腫瘍マーカー):がんの早期兆候を把握します。
・診察・問診:自覚症状の確認や体調チェックを行います。
・これらを半年〜1年ごとに定期的に行い、異常があれば早期に対応します。
3.将来のリスクを下げる対応
・必要に応じて卵巣や卵管の手術を検討することもあります(医師と相談)。
・定期健診を受けることで、発症リスクの管理と早期発見を目指します。
生活習慣の見直し(食事・運動・禁煙)
卵巣がんの治療後や再発予防のためには、毎日の生活習慣を整えることが大切です。体の健康を守り、再発リスクを下げるために意識したいポイントを紹介します。
1.食事の工夫
バランスの良い食事は体力回復や免疫力維持に役立ちます。
・野菜や果物を中心にする
・脂っこい食事や加工食品は控える
・塩分は取りすぎないように注意
2.適度な運動
ウォーキングや軽い筋トレなど、無理のない範囲で体を動かすことが推奨されます。
・体力の維持や生活リズムを整える
・血流やホルモンバランスを保つ
3.禁煙と飲酒の管理
タバコやアルコールは卵巣がんの再発リスクを高める可能性があります。
・禁煙を心がける
・アルコールは控えめに、場合によっては完全禁酒が望ましい
・家族や周囲のサポートを活用して無理なく続けることが大切
まとめ:卵巣がんを理解し、自分らしく生きるために

まとめ:卵巣がんを理解し、自分らしく生きるために
卵巣がんと聞くと、突然のことで戸惑ったり、不安で胸がいっぱいになったりすることもあると思います。治療のこと、家族のこと、将来のこと、考えるだけで気持ちが重くなる日もあるでしょう。
私は看護師として、たくさんの方が不安と向き合う姿を見てきました。だからこそ伝えたいのは、一人で抱え込まなくていいということです。医療チームや家族、周囲のサポートを受けながら、自分に合った方法で前に進むことができます。
今は医療が進歩し、早期発見や適切な治療で、希望を持ちながら日々を過ごせる時代です。手術や化学療法、分子標的療法など、病状やライフスタイルに合わせた選択肢も広がっています。
この記事でご紹介した情報が、「これからどうしたらいいか」を考えるヒントになればうれしいです。大切なのは、どんなときも自分らしさを忘れず、少しずつでも前に進むこと。卵巣がんと向き合いながらも、前向きで穏やかな気持ちで日々を重ねていけるよう、私も心から応援しています。
※本記事は医療専門ライターによる寄稿であり、診療行為・医師の個別見解を示すものではありません。治療に関するご不安は、必ず主治医にご相談ください。
▶関連記事
